
“医生,我觉得肚子胀胀的,好像一面鼓一样。”
这是我在槟城一家私立医院担任肠胃科医生时,几乎每天都会听到的一句话。即使在休假日和朋友或亲戚聊天,他们也常会顺势坐到我身旁,询问我能否听听他们的肠胃消化问题。我通常便能猜到,问题大概不外乎三种:肚子痛、腹胀,或是反复困扰的胃灼热。虽然我很享受这样的闲聊,但话题往往很快就会转向较为严肃的健康问题。
从医学角度来说,腹胀是一种主观感受,指的是当腹壁变得紧绷、甚至有点硬时,所感觉到的腹部膨胀、肿胀或饱满感。它通常不会引起剧烈、让人必须立刻前往急诊室求医的疼痛,但这种不适感已足以促使患者寻求医疗协助。腹胀会影响生活质量,患者往往无法吃完一餐,常感到恶心,甚至会呕吐。若腹胀在夜间发生,腹部沉重的不适感也可能会影响睡眠。腹胀可能是由气体过多、体液积聚、粪便堆积、实体肿块,甚至是尚未察觉的怀孕所引起的。当不同年龄、族群、性别和体型的患者前来求诊“腹胀”问题时,这种情况往往仍带着几分复杂与不确定性。

图一: 腹胀是一种主观症状,如果症状持续或明显影响生活,便需要进一步的医学评估(图片来源:Alpine Surgical)。
虽然有时会让人感到困惑,但能协助患者一步步理清复杂的症状,并为他们找到合适的解决方案,也是一件相当有意思的事。当他们回来告诉你,困扰了他们数周、数月,甚至多年、几十年的腹胀问题终于得以改善,那种成就感更是难以言喻。虽然我希望能着重在“消化科相关的腹胀”或纯粹因消化系统疾病所引起的腹胀,但现实情况往往并非如此。患者经常难以分辨症状与真正的病因之间的差别。因此,临床医生在详细询问病史和对腹胀患者进行检查时,必须保持高度警觉,避免被误导或忽略潜在的关键线索。
当你因腹胀前往医生诊所时,应该有什么心理准备?又该如何为与你的肠胃科医生会诊做好准备呢?我明白,面对未知而感到焦虑,并担心检查结果不理想,是十分常见的。你也可能会担心医生将建议进行多项检查。事先把自己的感受写下,并按照时间顺序整理主要症状,这将对你有所帮助,而医生也会引导你厘清顾虑。我们的目标是解开导致腹胀的谜团,找出病源,并为你的不适提供适当的治疗方案。
以下分享一些个人经验……
自在槟城开设私人诊所,我在理解腹胀这个课题上经历了不少挑战,也从中不断学习与成长。我曾遇到许多腹胀症状却与消化科无关的病例,包括一名少女的巨大卵巢肿瘤或囊肿、一名中年女性严重的子宫肌瘤、一名肥胖男性的肾结石、一名消瘦老年男性未被诊断的肾衰竭、一名体型丰腴女性患有未控制的糖尿病引发的心力衰竭、一名经常出差的年轻商人患肝脓肿、一名老年男性的巨大肝肿瘤、一名年轻女性因血液疾病所导致的脾脏肿大、胰脏囊肿、更年期前期症状,以及三宗未被察觉、出乎意料的怀孕案例。
这类诊断在症状表现上,可能与消化系统疾病所引起的腹胀非常相似,以致患者会自行购买诸如抗酸剂、海藻酸盐类药物(嘉胃斯康)和西甲硅油(如美乐事、Alucid、Gas-X 和加斯高)等非处方药物来缓解症状。相反,也有一些人受到家人或朋友经验分享的影响,开始自行尝试传统药物、补充剂、益生元、益生菌和质子泵抑制剂(抑酸药)等,持续一段时间后却未见任何改善。若最终发现腹胀的原因其实是恶性疾病,这样的诊断延误日后可能会带来严重后果。
我希望这篇专栏能提醒公众,若对自身症状存有疑问,应及早咨询全科医生;若症状持续不退,更应转介专科医生进一步评估。
现在,让我们专注在因消化系统因素所引起的腹胀这一核心问题上。以下是一份系统化但并不详尽的病因清单,是我在忙碌门诊时常用的参考方式。我会以临床第一线、实际看诊病人的角度来撰写这一部分内容:
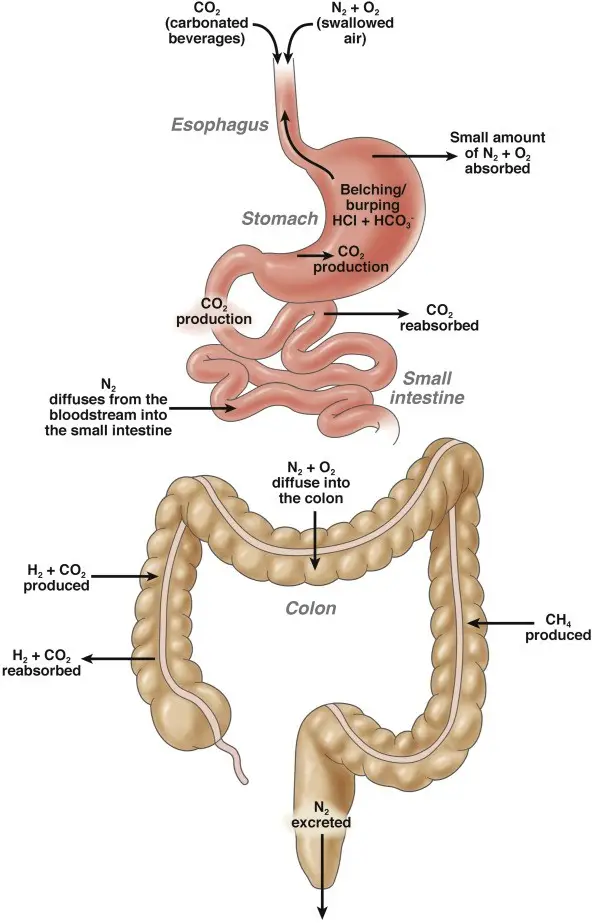
图二:肠道有效地平衡气体的产生、再吸收及排出。这个精细的过程涉及多个关键环节,就如同指挥一场交响乐。一旦这些运作机制在任何环节出现问题,就可能导致气体产生过多,或气体吸收与排出受阻,从而引发腹胀(图片来源:Lacy 等,《Clinical Gastroenterology and Hepatology》,2021 年)。
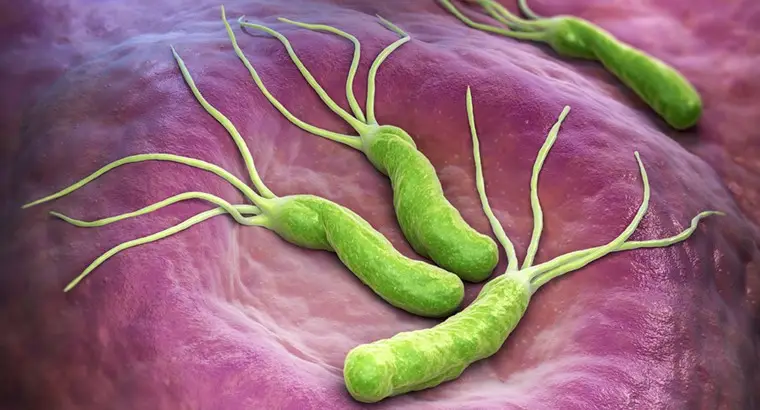
图三:幽门螺旋菌附在胃壁上的示意图,随着时间推移可引发慢性发炎、胃溃疡及胃癌(图片来源:RACGP 网站)。

图四:常见的低 FODMAP 与高 FODMAP 饮食分类图表。在开始这类饮食方式前,建议并有必要先咨询肠胃科医生及营养师的意见。除了自行尝试遵循这种饮食方式外,也必须了解在停止食用某些食物类别一段时间后,应何时及如何重新引入这些食物。低 FODMAP 饮食并不旨在长期严格执行,因为其所提供的营养并不全面(图片来源:Gastroenterology Associates of New Jersey 网站)。
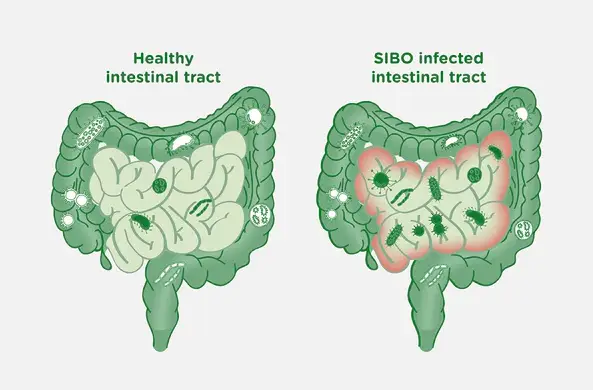
Figure 5: 图五:我常向 SIBO 患者展示此图,说明小肠内细菌过度生长的情况。小肠是一个相对干净的环境,依靠持续的蠕动来维持清洁。当蠕动功能受影响时,小肠的清洁功能便会被扰乱,促使细菌过度生长,进而导致 SIBO 的发生。在小肠内扎根的“有害”细菌会开始繁衍并产生难闻的气体,引发腹部膨胀和腹胀(图片来源:加拿大 BioKPlus 网站)。
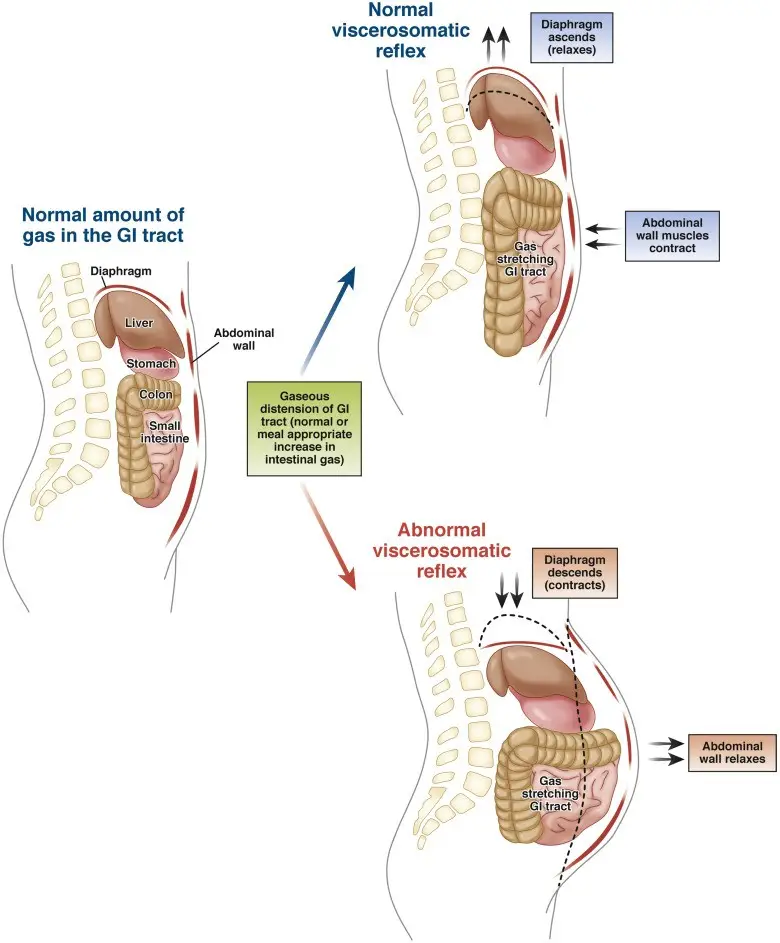
图六:功能性腹胀其中一个被提出的机制,是横膈膜肌肉与腹壁肌肉之间的协调不良。在健康个体中,当肠道内气体增加时,身体会放松横膈膜,并收缩腹壁肌肉来应对。这种机制有助于平均分散气体,防止腹部肿胀。然而,在功能性腹胀的患者身上,这些反射反应未能正常启动,反而出现横膈膜收缩、腹壁肌肉放松的情况,从而导致明显的腹胀及腹部突出。(图片来源:Lacy 等,《Clinical Gastroenterology and Hepatology》,2021 年)。
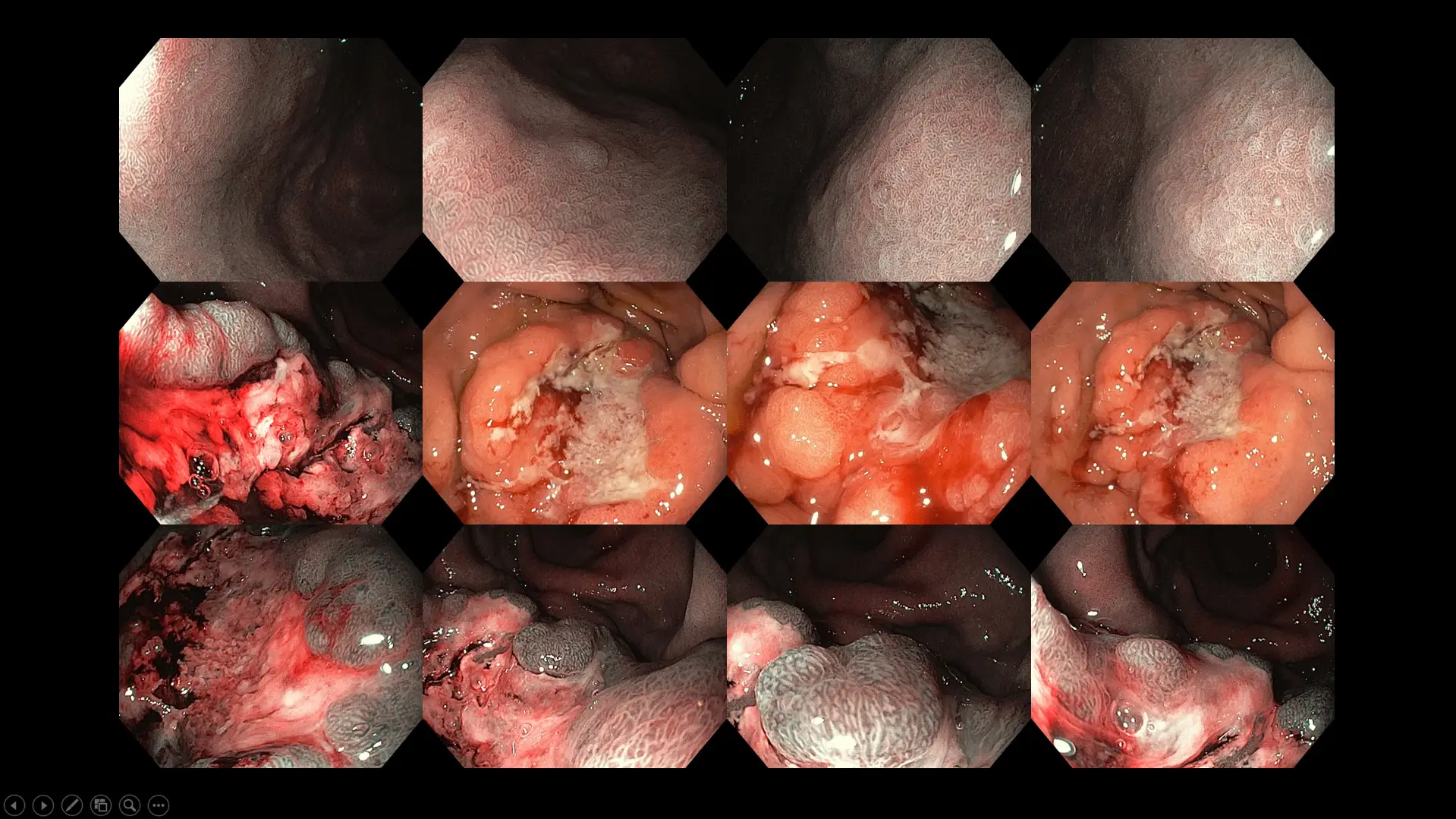
图七:一宗伴有幽门螺旋菌感染的晚期胃癌病例。该患者在就诊前的三个月内出现腹胀、腹部不适、容易有饱足感、食欲不振及体重下降的症状。
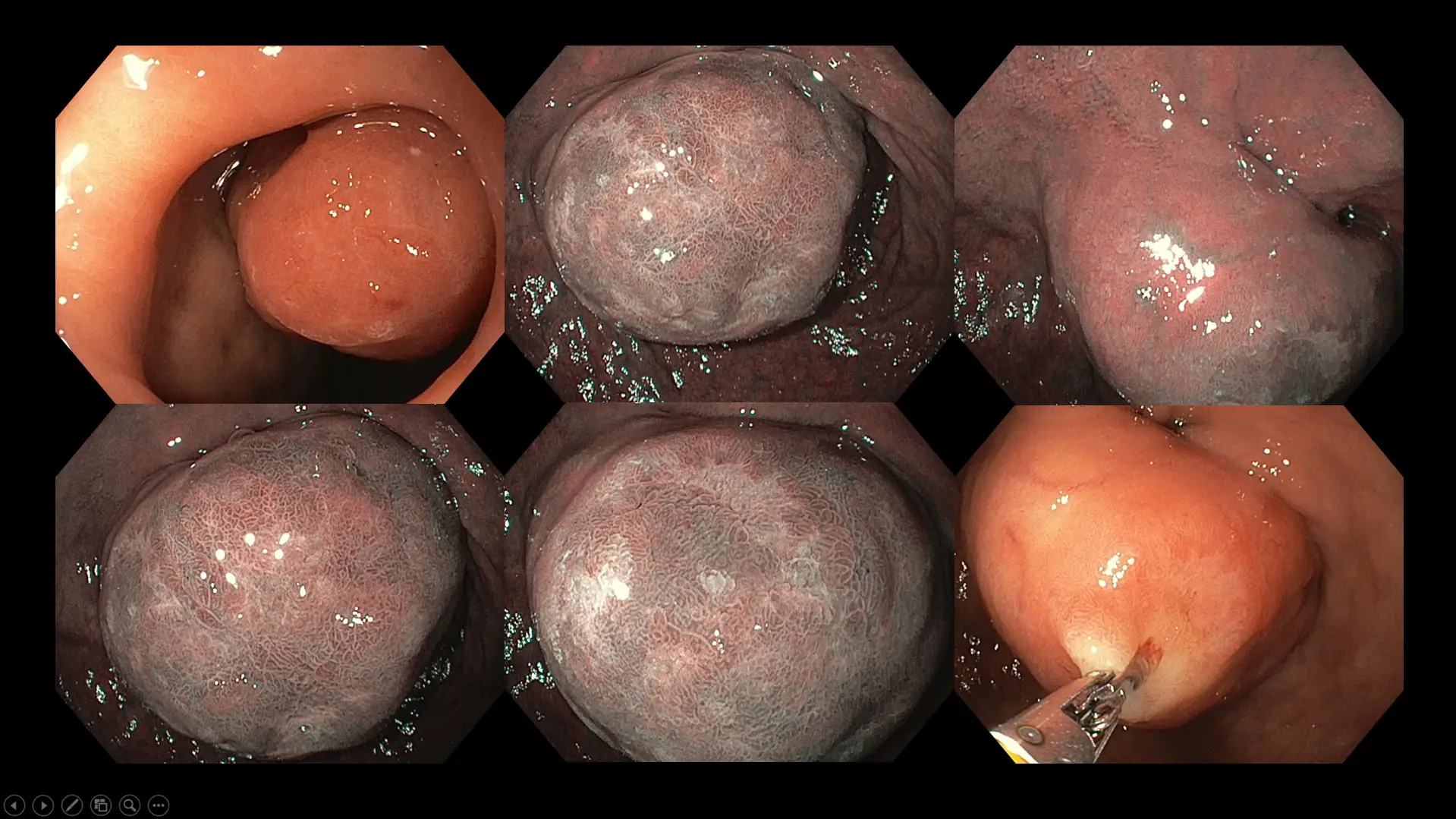
图八:一宗被发现患有大型十二指肠(小肠的第一部分)肿瘤的病例,患者长期出现腹部饱胀、腹胀及轻微痉挛性不适的症状。尽管因肿瘤体积较大而建议进行手术切除,但因患者年事已高且患有多种慢性疾病,她最终选择采取保守的观察与随访方式。
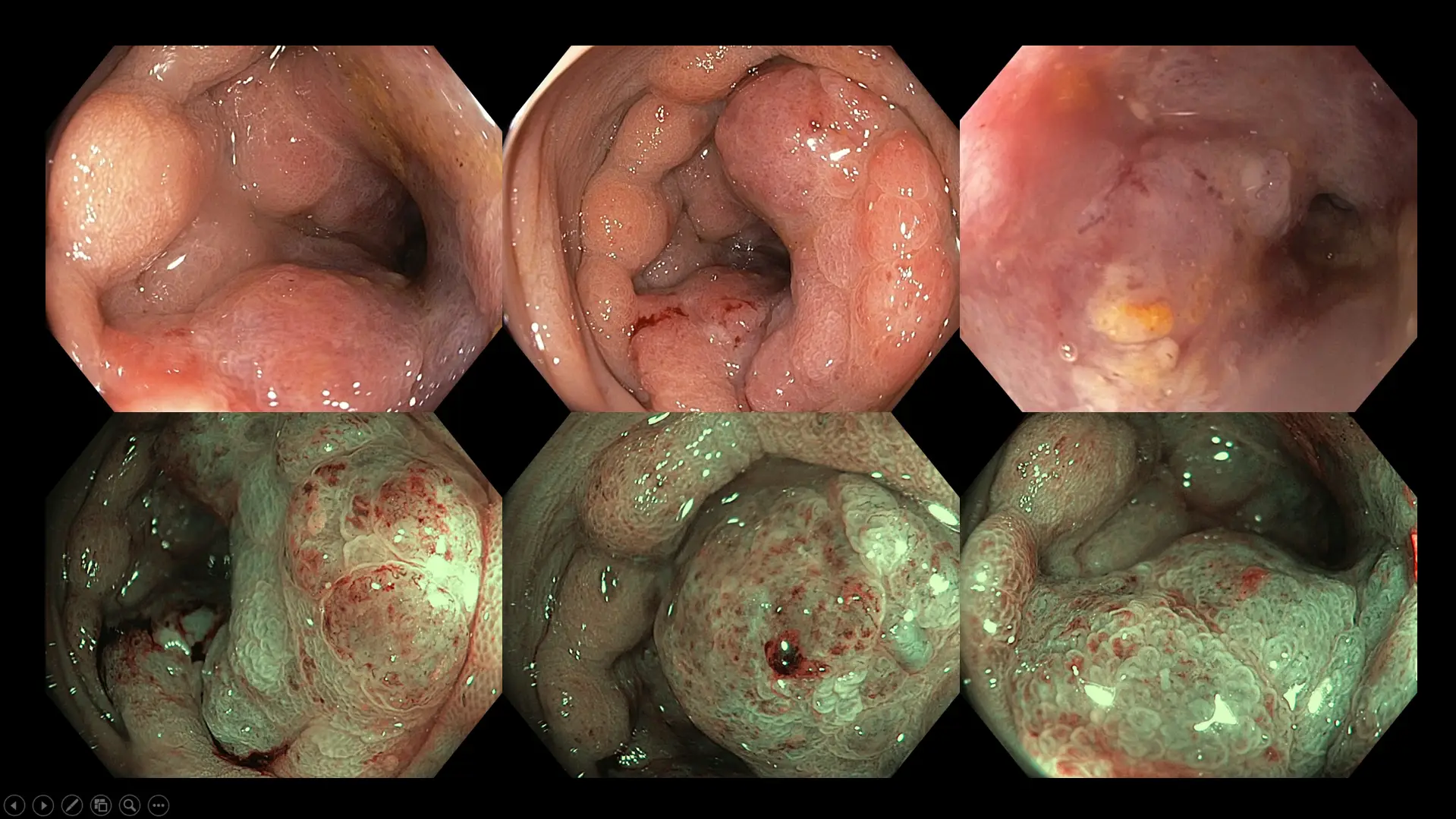
图九:一宗左侧结肠晚期癌症病例,患者在就诊前已有长达六个月的新便秘及腹胀症状。
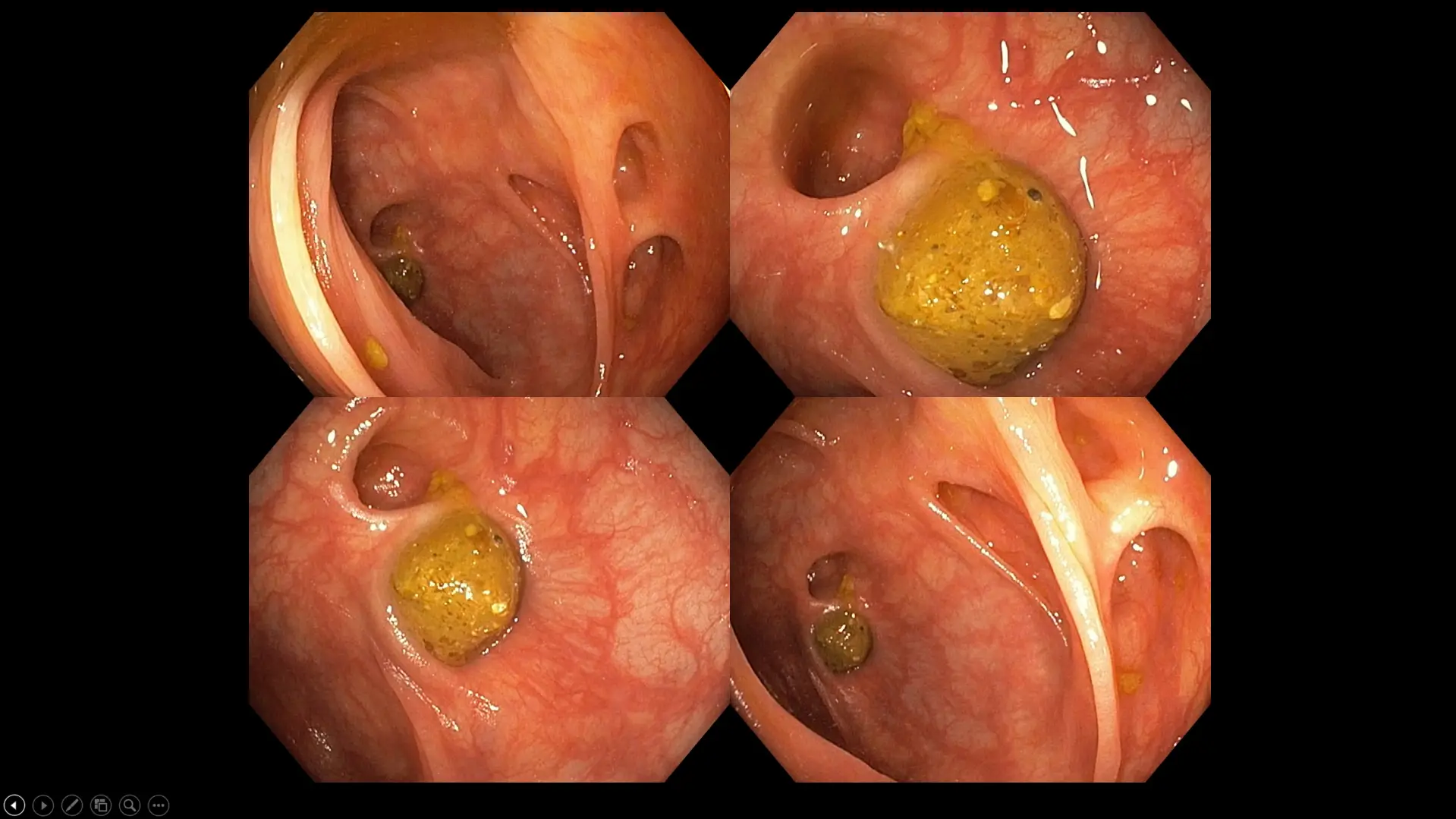
图十:一宗大肠憩室病合并粪便嵌塞的病例。该名患者在饱餐数小时后会出现频繁的腹部绞痛,伴随腹胀及便秘症状。请留意憩室的口大小各不相同,有些患者小至仅约 1 毫米,而在极端情况下则大至甚至可达 10 厘米。
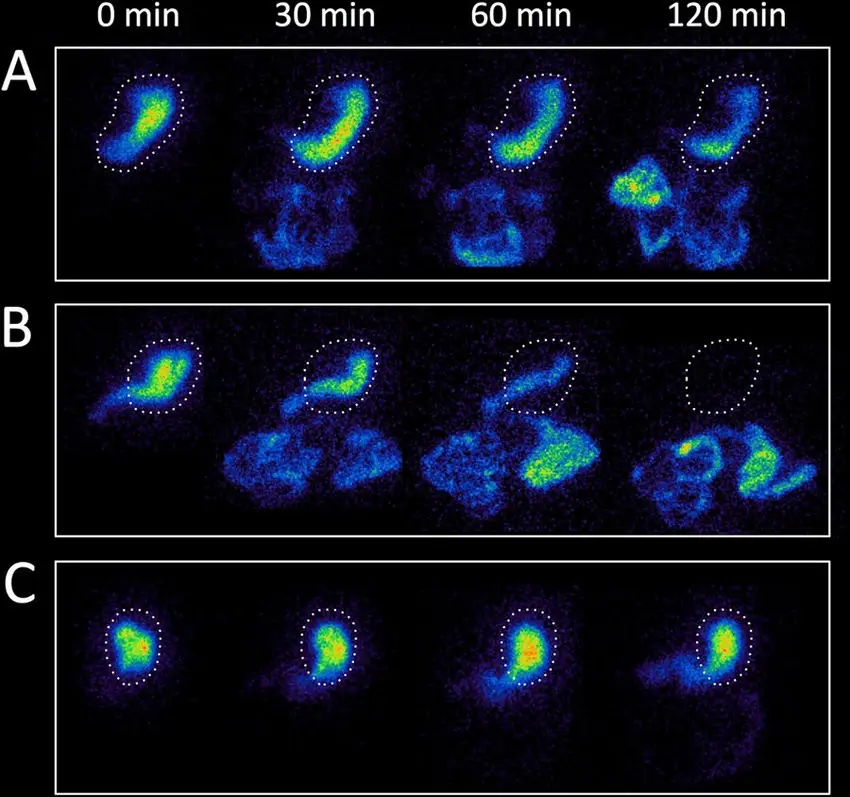
图十一:三名患者的胃排空时间的医学影像——(A)胃排空正常的健康个体(B)服药后出现胃排空过快的患者(C)胃排空延迟的患者。在正常情况下,胃在 2 小时内可排空约 60% 的内容物,在 4 小时内可排空约 90%。胃排空延迟的患者被诊断为胃轻瘫,其病因包括感染、先前的胃部手术损伤了迷走神经、未受控制的糖尿病影响支配胃部的自主神经功能,以及某些神经系统或自体免疫疾病;而在某些情况下,其病因可能是由不明原因引起的。(图片来源:Borghammer 等,《NPJ Parkinson’s Disease》,2017 年)
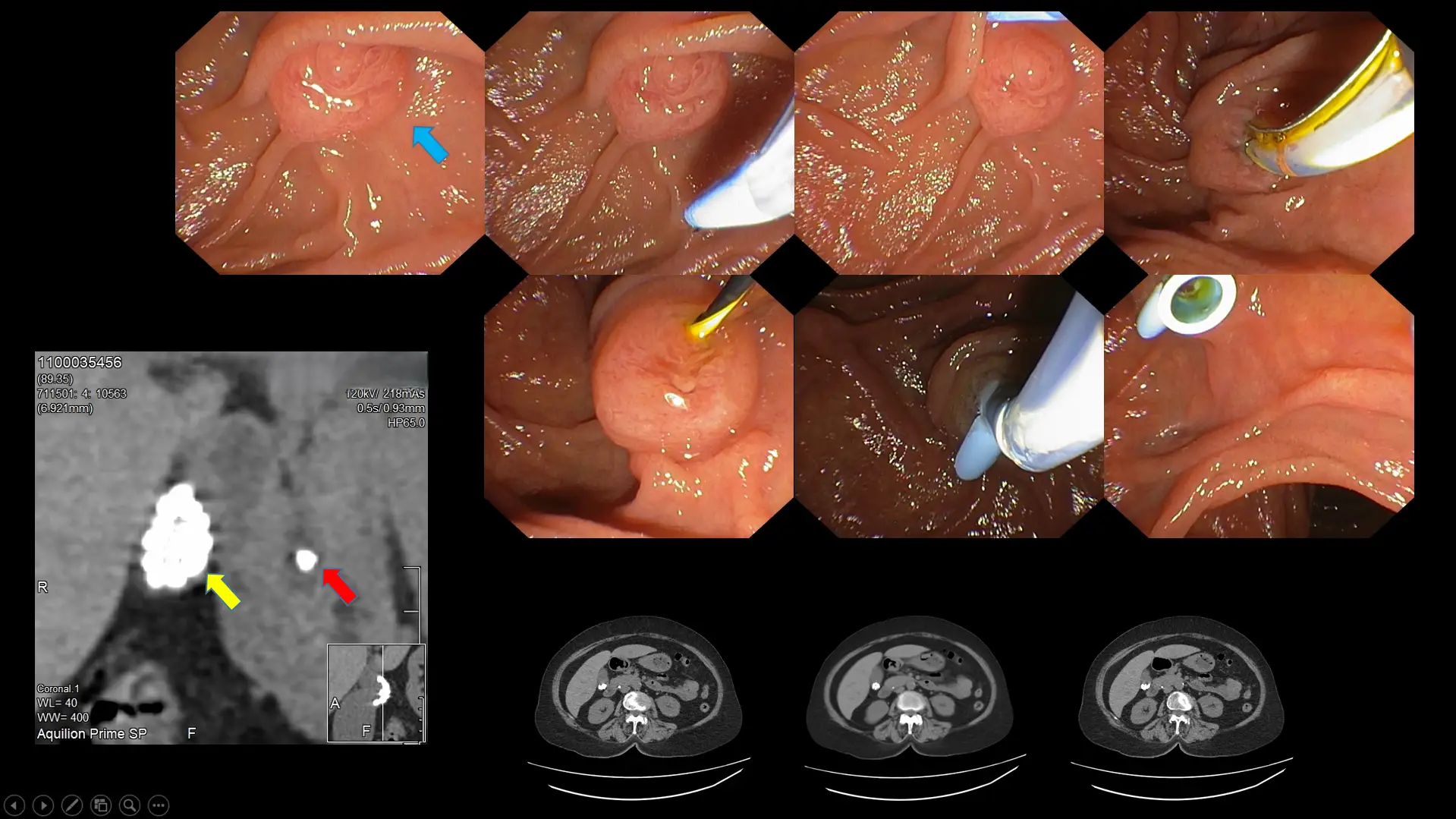
图十二:一名因胆结石(黄色箭头)导致长期胆囊发炎的患者案例。其中一颗结石脱落并卡在了胆管内(红色箭头所示),导致感染以及由于胆汁无法流入小肠而引起的严重且难以忍受的疼痛(蓝色箭头指示胆管与小肠的连接口)。随后,及时进行内镜逆行胰胆管造影(ERCP)并置入塑料管,以恢复胆管通畅。
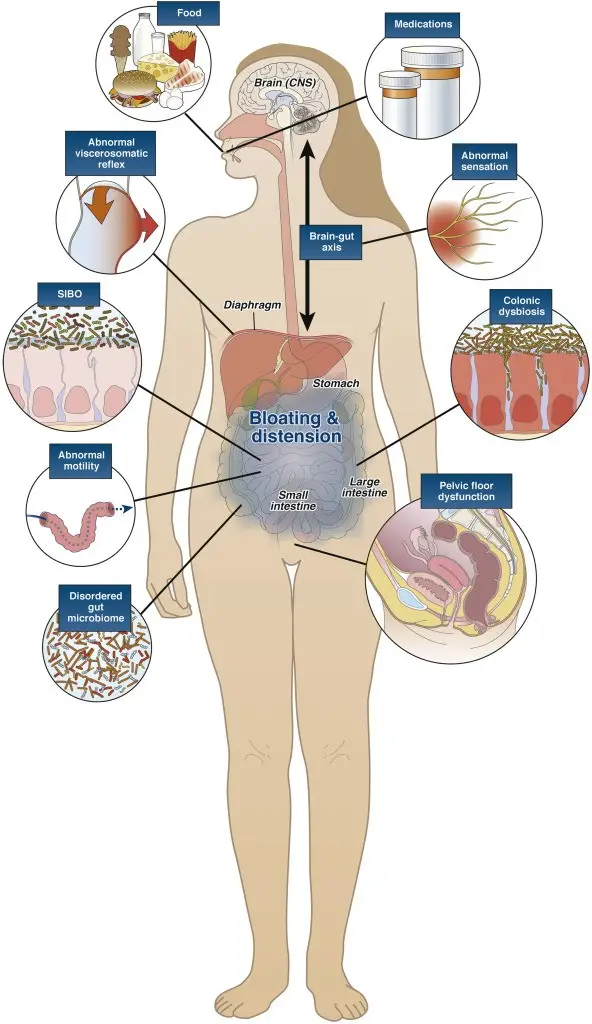
图十三:卡通示意图总结了导致胀气与腹胀的多种功能性原因。最常见的原因包括食物及药物影响、既往肠胃感染、肠道蠕动异常、细菌过度生长引发的肠道菌群失衡、肠脑轴失调导致对疼痛与气体的感知增强,以及腹壁肌肉与横膈膜之间的协调失衡。(图片来源:Lacy 等,《Clinical Gastroenterology and Hepatology》,2021 年)。
腹胀的检查会依据医生初步判断的可能诊断与病因来决定,但一般都会先进行腹部及盆腔超声波检查,并配合基本的血液检测。在某些情况下,若病史与临床检查显示相关疾病更适合透过 CT 扫描评估,或患者出现全身性或警示症状,如短时间内明显食欲下降或无意间体重减轻,医生可能会直接选择 CT 扫描作为初步检查,而并非超声波检查。这些情况可能提示潜在的恶性肿瘤。若怀疑腹胀与消化系统原因有关,医生可能安排上消化道内窥镜或结肠镜检查,尤其是当患者出现高风险症状,如便血、吐血、持续性的腹部不适或疼痛,或近期排便习惯改变。
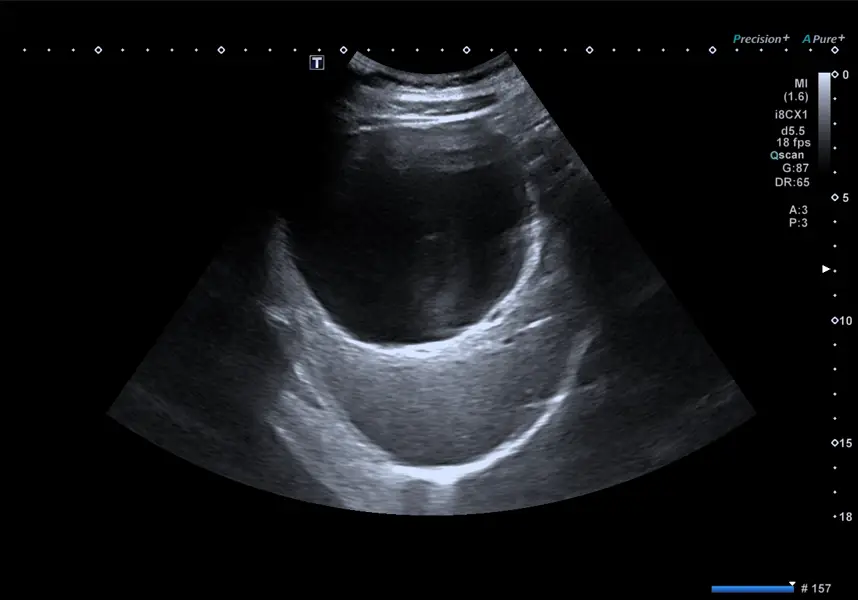
图十四:腹部超声波显示,一名患者体内存在一个较大的肝脏囊肿,其症状包括早期饱腹感、上腹部不适以及腹胀。由于其安全性、无辐射、普及性高、操作简便且成本相对低廉,超声波在多数情况下是非常有效的初步检查工具。
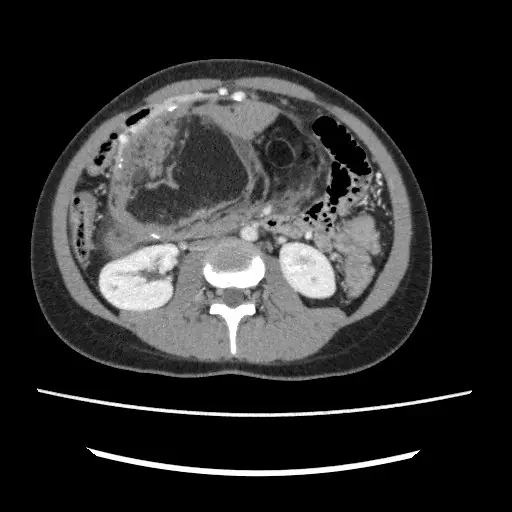
图十五: 当需要进行更详细评估已知或疑似病症、而超声波检查不足以判断时,CT 扫描就显得非常重要。CT 扫描也常作为怀疑恶性肿瘤的首选检查方式,或者在后续可能需要手术的情况下使用。上图显示腹部与盆腔的 CT 扫描结果,一位因腹部胀满、肿胀、腹胀和食欲减退而就诊的患者体内存在一个较大的良性卵巢肿瘤。
对于没有警示症状的患者,医生通常会优先选择非侵入性的检查,并根据可能的病因来决定检测方式,如尿素呼气测试可用于诊断幽门螺旋菌感染。相反,氢气或乳果糖呼气测试,则常用于怀疑小肠细菌过度生长或碳水化合物吸收不良的患者。更进一步的检查则用于评估肠胃蠕动问题,其中包括食管高解析度测压以检测食管功能异常、利用伽玛摄影机进行核素影像的胃排空检查以诊断胃轻瘫(见图十一)、使用 Sitzmarks 胶囊结合多次腹部 X 光以评估大肠传输时间,以及高解析度肛直肠测压检查,以评估肛门与直肠肌肉的功能。
对于没有警示症状的患者,医生通常会优先选择非侵入性的检查,并根据可能的病因来决定检测方式,如尿素呼气测试可用于诊断幽门螺旋菌感染。相反,氢气或乳果糖呼气测试,则常用于怀疑小肠细菌过度生长或碳水化合物吸收不良的患者。更进一步的检查则用于评估肠胃蠕动问题,其中包括食管高解析度测压以检测食管功能异常、利用伽玛摄影机进行核素影像的胃排空检查以诊断胃轻瘫(见图十一)、使用 Sitzmarks 胶囊结合多次腹部 X 光以评估大肠传输时间,以及高解析度肛直肠测压检查,以评估肛门与直肠肌肉的功能。
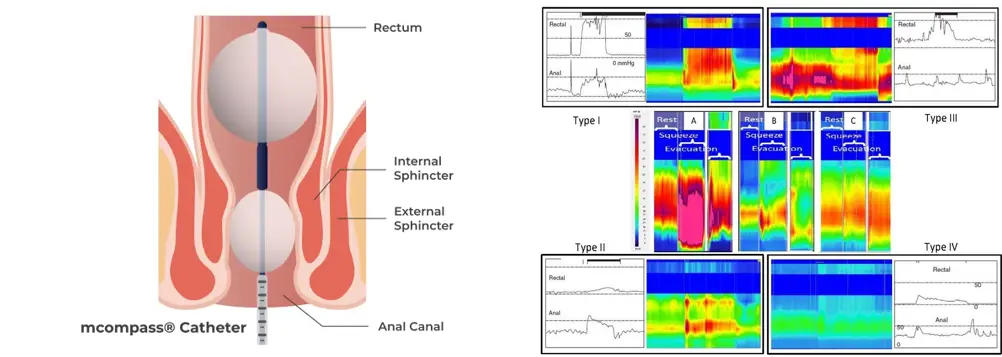
图十七:肛直肠测压的检查过程(左图)及其数据分析结果(右图)。这些评估可帮助医生判断是否因直肠与肛门肌肉协调失调而导致便秘,从而制定更合适的治疗方案。(图片来源:Medspira 网站及 Lee 等,《Journal of Neurogastroenterology and Motility》,2018 年)。
腹胀的治疗关键取决于其根本原因,而正如本文所述,腹胀的成因其实相当多样。找出真正病因的过程,就如同穿越雷区,稍有不慎便可能忽略非消化系统相关的原因。诊断并不一定总是得依赖单一的“黄金标准”检查,而往往需要结合多种测试来支持和确认诊断。医生会与你一起逐步找出问题根源,这个过程可能需要时间,甚至经历多次门诊与复诊。但最终,这样的耐心与努力是值得的,因为腹胀从来不是一件舒服的事,而合适的治疗往往能明显改善生活品质。
总而言之,若你正受到腹胀困扰,却不确定原因,建议尽早到附近的诊所寻求医生协助。有时候,多一分警觉,远比一味忽视来得重要。最后送给大家一句重点提醒:气体会让人感到胀气,但造成腹胀的,绝不只是气体而已。

