
胃灼热,在本地更常被称为“GERD”(胃食管反流病),是指胃里的内容物,尤其是胃酸,倒流回食管的情况。在进一步说明前,先了解一些关键名词和相关解剖结构的位置,对于理解这种常见的病症至关重要。
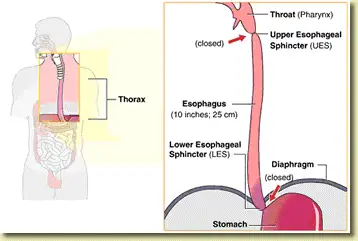
图一:食管的重要解剖位置,特别是上食管括约肌(UES)与下食管括约肌(LES)的位置(图片来源:门罗内窥镜中心)。
首先,连接口腔后方与胃部的食物通道,称为食管。食管是一条由肌肉组成的长管道,负责将食物和液体输送到胃里。我们可以自主控制吞咽动作,但食物被推送进入胃部的过程则是身体自动进行的。食管由两个“阀门”保护,分别是位于食管上端的上食管括约肌(UES),以及位于食管下端的下食管括约肌(LES)。本文将着重于下食管括约肌(LES),因为它是引发胃灼热的关键结构。这两个括约肌都是由肌肉环组成,会在特定时机打开或关闭,让食物通过,同时防止胃内容物倒流。当其中一个或两个括约肌运作异常时,无论是含酸或不含酸的胃内容物,都可能向上倒流,进而引发胃灼热等症状。
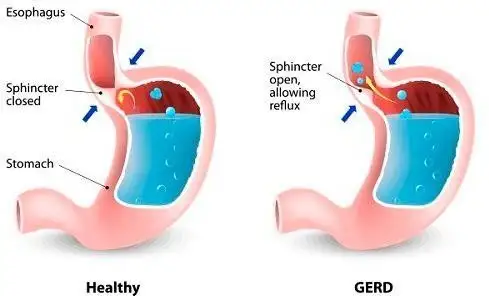
图二:示意图说明下食管括约肌如何防止胃内容物倒流回食管(图片来源:Teleme 健康小贴士)。
在熟悉食管的相关解剖结构后,我们不妨来了解胃灼热在全球人群中的普及程度。胃灼热的症状相当常见,大约四分之一的人每个月至少会经历一次。
偶尔出现一次症状,并不代表患有 GERD。GERD 这个名词,通常只用于形容症状频繁、需要额外药物才能缓解的人群。尽管胃灼热很常见,但它往往发生在吃得过饱之后,尤其是进食油炸或高脂食物,或是在吃完饭后立刻躺下。某些药物也可能诱发胃灼热,因为这些药物会让下食管括约肌(LES)比正常情况下更放松;而有些食物则可能通过增加胃内容物的酸性,或让括约肌变得更松弛,从而引发症状。
相比之下,GERD 属于较为明确、持续性的疾病,并不会轻易自行缓解。大约五分之一的美国人口受到 GERD 影响,主要与肥胖、吸烟及饮酒等风险因素有关。其他增加 GERD 风险的因素还包括男性,以及年龄超过 50 岁。在马来西亚,有研究指出,约 10% 的人每个月会出现胃灼热症状,而其中约 6% 会发展成每周反复发作。根据近二十年前发表的这组数据,当时我国的患病率已被认为偏高。随着肥胖问题在马来西亚日益严重,而肥胖又是胃灼热和 GERD 的已知风险因素,可以想象这些问题在过去多年中只会逐渐增加。
有趣的是,一项社区研究发现,族群可能会影响胃灼热的发生率,其中印度族群所报告的症状多于华族与马来族。造成这种差异的真正原因,目前仍存在争议。不过,本地环境因素,如文化习惯、社会风俗、饮食方式以及生活作息,可能都在其中扮演重要角色。
胃灼热的典型症状始于上腹部,也就是医学上称为“心窝部”的位置,出现灼热感。这种灼热感随后会向上蔓延至胸口中部,患者可能会感觉胸口紧绷、胸痛,以及难以深呼吸的主观感觉。
其他相关症状还包括唾液分泌增加(称为水样反流)、喉咙后方出现酸味、喉咙干燥、喉咙刺激感、喉咙痛、长期咳嗽及口臭。胃灼热常在进食过量后发生,尤其是摄取高脂肪或高蛋白的食物,而在吃完饭后立刻躺下会更加明显。当胃部过度充盈时,胃内容物更容易倒流回食管,从而加重 GERD 的症状。因此,常见的缓解建议包括少量多餐、睡前四小时避免进食、睡觉时垫高床头,以及侧卧向左睡,让重力帮助胃内容物远离下食管括约肌(LES)。
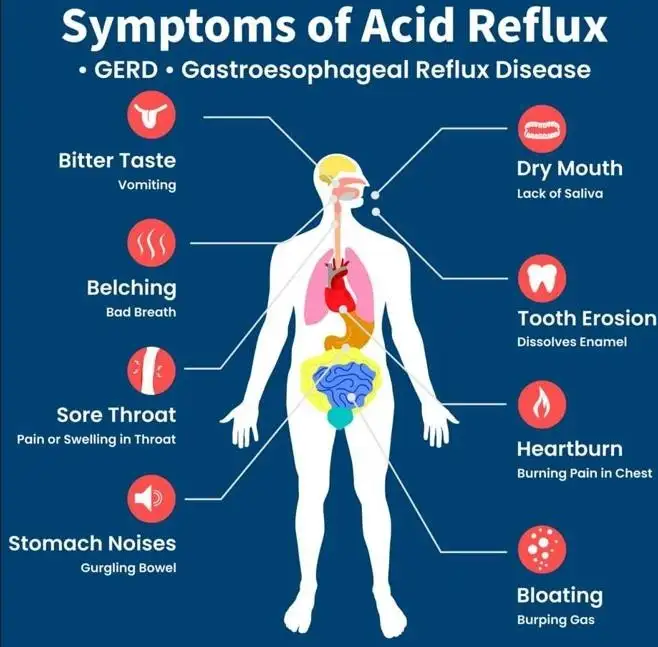
图三:以卡通插图方式呈现的胃灼热症状与体征(图片来源:Australia Wide First Aid 网站)。
严重且长期的胃灼热,也可能导致蛀牙、鼻窦问题,甚至中耳感染(中耳炎)。有些患者会感觉喉咙里有异物或紧缩感,即使不断咳嗽或作呕,也无法消除这种感觉。这种喉咙紧绷或异物感,被称为“咽球感”,一般认为与喉咙周围肌肉过度紧张有关。
胃灼热常与功能性消化不良的情况同时出现,患者在进食过程中会过早感到饱胀,也可能出现频繁打嗝、腹胀、腹部不适,以及反复的胸口或腹部沉重感。这类患者的功能性消化不良,是由于胃部肌肉无法正常放松、容纳食物,进而增加胃酸倒流的机会。在单纯胃灼热或功能性消化不良中,恶心与呕吐并不常见,通常代表另有其他问题。
需要特别注意的是,在胃灼热的情况下,某些症状需要尽快就医。这些“红旗症状”,包括吞咽困难或吞咽疼痛(吞咽障碍与吞咽痛)、体重及食欲下降、呕血,以及粪便带血。若出现上述任何症状,应尽快寻求医疗建议。您的健康与福祉始终是我们的首要关注,我们在此为您提供帮助,助您度过这些难关。


图四:含咖啡因的饮料、某些茶类、酒精、巧克力及可可制品,都可能引发胃灼热症状。同时,也要加入饮料中的添加物。即使看起来是无害、不刺激的饮品,某些成分仍可能增加胃酸分泌、刺激食管内壁,并使下食管括约肌放松。
大多数长期受到胃灼热困扰的患者,通常都清楚哪些食物会诱发症状,并尽量在日常饮食中减少或避免摄取。这些食物与饮品包括咖啡及部分含咖啡因的茶、巧克力、酒精、可可制品、碳酸饮料、番茄、高脂肪或辛辣食物,以及柑橘类水果(如橙、黄梨、柑、橘、青柠、柠檬、杨桃和葡萄柚)。咖啡因是众所周知会诱发胃灼热的成分,它会使下食管括约肌(LES)放松,同时促进胃酸分泌;而咖啡本身具有酸性,可能刺激原本处于偏碱性环境中的食管内壁。
以薄荷为基底的茶饮,如留兰香薄胡椒薄荷,也会通过类似机制,使下食管括约肌(LES)放松,从而增加胃酸倒流的可能性。有时,问题未必仅出在茶本身,因为低酸性的茶类选择很多,往往是额外加入的一片柠檬、少量薄荷或几颗方糖,才是我们需要避免的关键。了解常见诱发胃灼热的食物清单,有助于患者在日常饮食中做出更明智的选择。不过,由于每个人的体质不同,有些人可能对这里未列出的其他食物也特别敏感。

图五:避免柑橘类及酸性水果、辛辣、高脂肪和油腻食物,有助于缓解及预防胃灼热症状;在 GERD 患者中,这类饮食调整也能减少症状反复发作。
在了解需要减少或避免的食物种类后,我们也必须考虑烹调方式。不论族群,马来西亚人普遍都偏爱辛辣及高脂肪的食物。深炸、重复油炸、仁当、咖喱或是大量使用洋葱与大蒜烹调的菜肴,都可能引发胃灼热。除了像洋葱和大蒜本身具有一定酸性之外,油腻食物在胃肠道中停留的时间更长,消化过程也较为缓慢。高含量的“可发酵寡糖、双糖、单糖及多元醇”饮食(简称 FODMAP 饮食),是另一类在小肠中较难吸收的食物成分,容易导致发酵及气体产生。
因此,患者可能会出现腹胀及胀气的症状,有时甚至导致腹部膨胀,进而增加胃灼热发作的频率与严重程度。高 FODMAP 食物的例子包括洋葱和大蒜。然而,在未先咨询医生的情况下,不建议自行全面采用 FODMAP 饮食,因为这并非胃灼热及 GERD 的标准治疗方式。
在了解饮食因素后,我们再来看看生活方式与日常活动对胃灼热的影响。患者经常被建议控制体重、戒烟,并适量饮酒。
现代生活进入了纳米科技与人工智能的时代,而在不久的将来,辅助机器人也将日益普及,使生活变得前更加便利。只需按下一个按钮,或轻轻拨动一个开关,许多事情便能在短短几秒内完成。再加上加工食品随处可得,导致活动量减少、营养摄取过多,我们正面临的全球肥胖问题其实并不令人意外。因为,生活确实变得更轻松了!
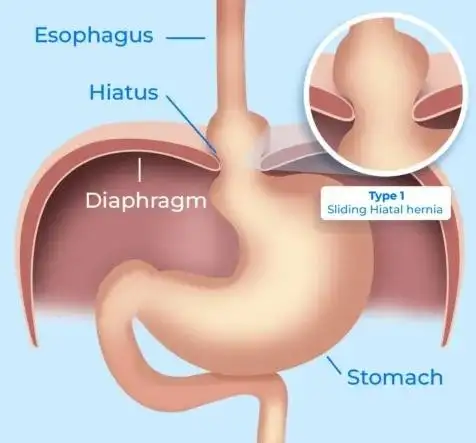
图六:横膈膜在下食管括约肌(LES)的肌肉结构中扮演关键角色——横膈膜变弱,会增加食管裂孔疝形成的风险。此示意图展示胃的上部如何向上滑入胸腔,越过横膈膜(图片来源:Dr Gabriel Arevalo 医生网站)。
体重过重或肥胖会增加腹部围度及腹腔内压力,从而限制胃部扩张的能力,并有可能降低胃酸内容物倒流回食管的门槛。当内容物无法顺利向前推进时,便会向后回流,并沿着最小阻力的路径移动。在腹腔压力增加的情况下,下食管括约肌(LES)会进一步变弱,使胃的上部向上滑入胸腔,越过横膈膜(横膈膜是分隔胸腔与腹腔的重要肌肉,同时也是 LES 肌肉结构的重要组成部分)。当胃向上移位时,便形成所谓的“食管裂孔疝”。此时,原本由 LES 形成的屏障功能便不复存在。胃的上部含有大量分泌胃酸的细胞(壁细胞),当其位置异常时,胃酸便可直接接触食管下段,进一步增加胃灼热与 GERD 的发生风险、严重程度,甚至引发相关并发症。

图七:吸烟与饮酒在加重胃灼热症状、引发 GERD 方面具有显著影响,同时也会增加 GERD 相关并发症的风险,如食管炎、巴雷特食管及食管癌(图片来源:City of Hope 网站)。
吸烟会增加胃灼热的风险,它进一步放松下食管括约肌(LES)、刺激胃酸分泌,以及减少唾液分泌,而唾液在中和胃酸方面起着关键作用。除了 UES 与 LES 之外,唾液也是人体对抗胃酸倒流的重要天然防御机制。吸烟会损害唾液腺,而尼古丁则会使唾液变得更加黏稠,从而减少正常的唾液分泌量。当唾液分泌减少且
变得黏稠时,便无法有效发挥其功能,人体也难以通过吞咽动作清除倒流的胃酸。
饮酒与吸烟类似,也可能引发胃灼热相关症状。更值得注意的是,当饮酒过量时,还存在一些间接机制,可能使情况进一步恶化。很多时候,人们并不会单独饮酒,而是会搭配零食或油炸、高脂肪食物,以延缓胃排空,从而减慢酒精的吸收与醉酒速度。即使是如今流行的鸡尾酒或调酒饮品,也常加入汽水(碳酸饮料)和糖分,而这些成分正如前文所述,都已知会引发胃灼热。
鉴于饮食与生活方式的选择会同时影响胃灼热与 GERD,教育患者采取循序渐进但持续的改变非常重要,如通过运动减重、调整饮食习惯、戒烟及避免饮酒等措施,能带来显著改善。
与 GERD 相关的检查,主要包括上消化道内窥镜检查(简称内窥镜),用于评估是否存在食管裂孔疝及相关并发症,如食管炎、巴雷特食管,以及早期或晚期癌症。
内窥镜检查也有助于发现其他并存的问题,如幽门螺杆菌感染、胃溃疡、十二指肠溃疡及胃癌。
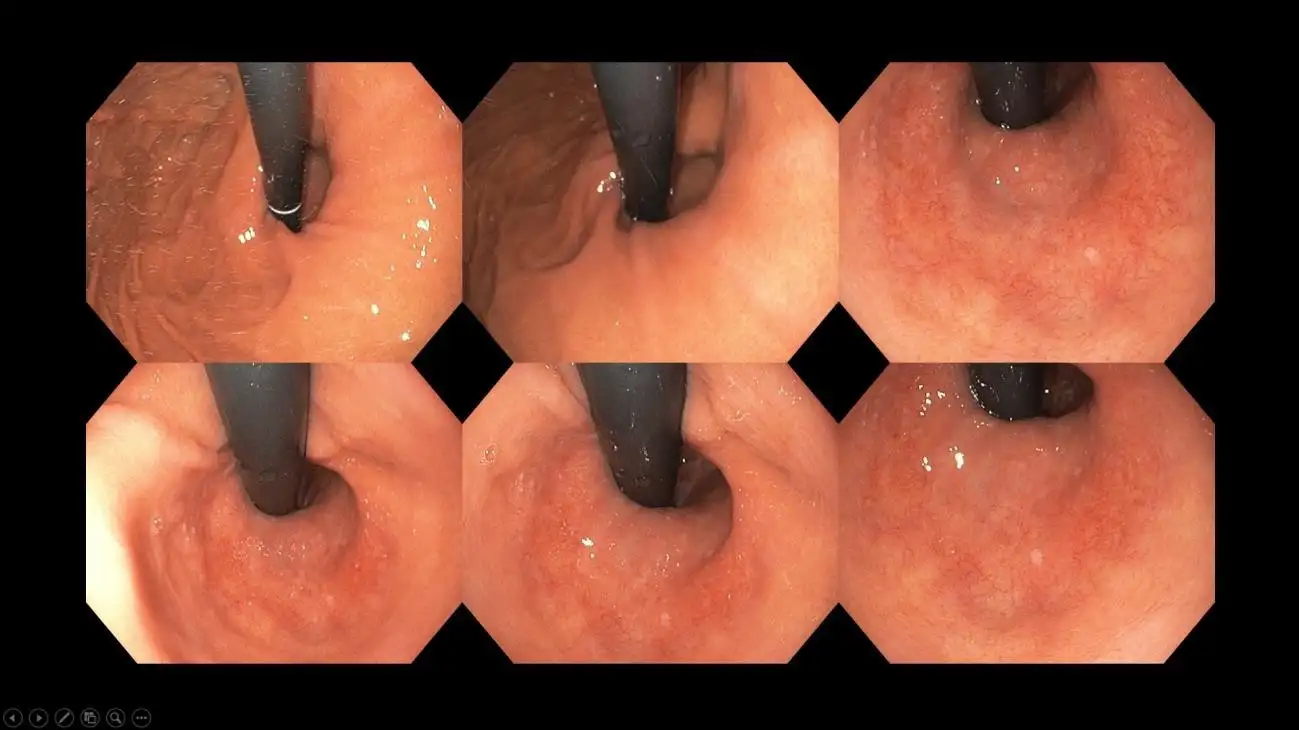
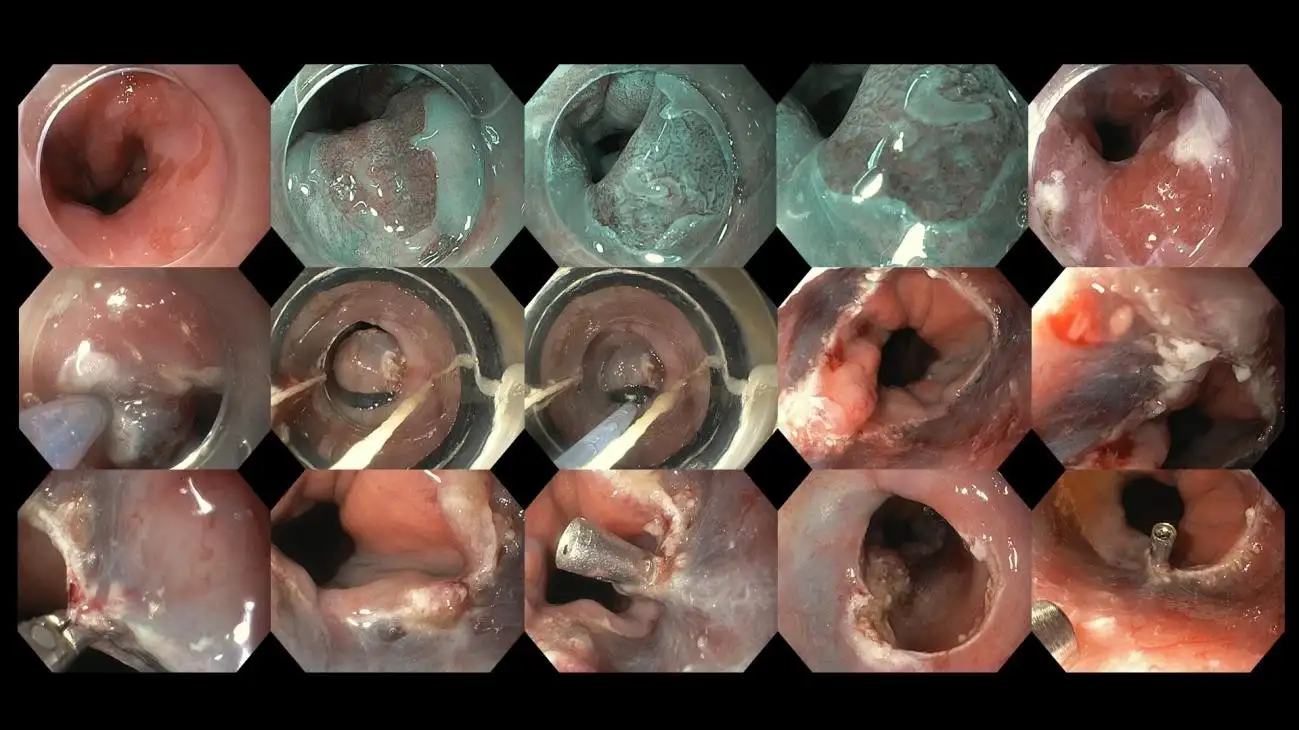
图八:食管裂孔疝的内窥镜影像——请注意黑色内窥镜周围存在着明显的空隙;正常情况下,功能良好的下食管括约肌应紧密包覆内窥镜,几乎不留空隙。
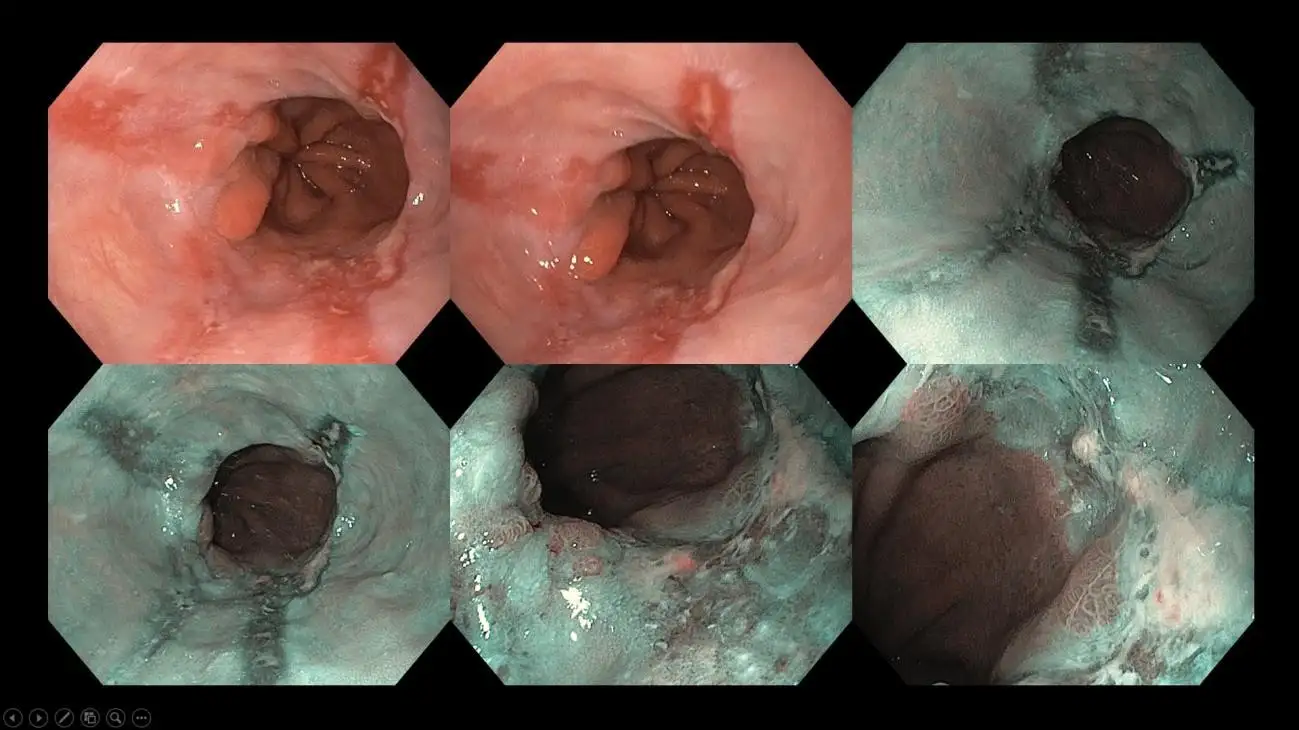
图九:长期胃灼热导致的食管下段发炎性溃疡。这类改变称为反流性食管炎,其严重程度会根据溃疡的长度和环绕性病变情况来分级,以指导后续抑酸药物的选择。
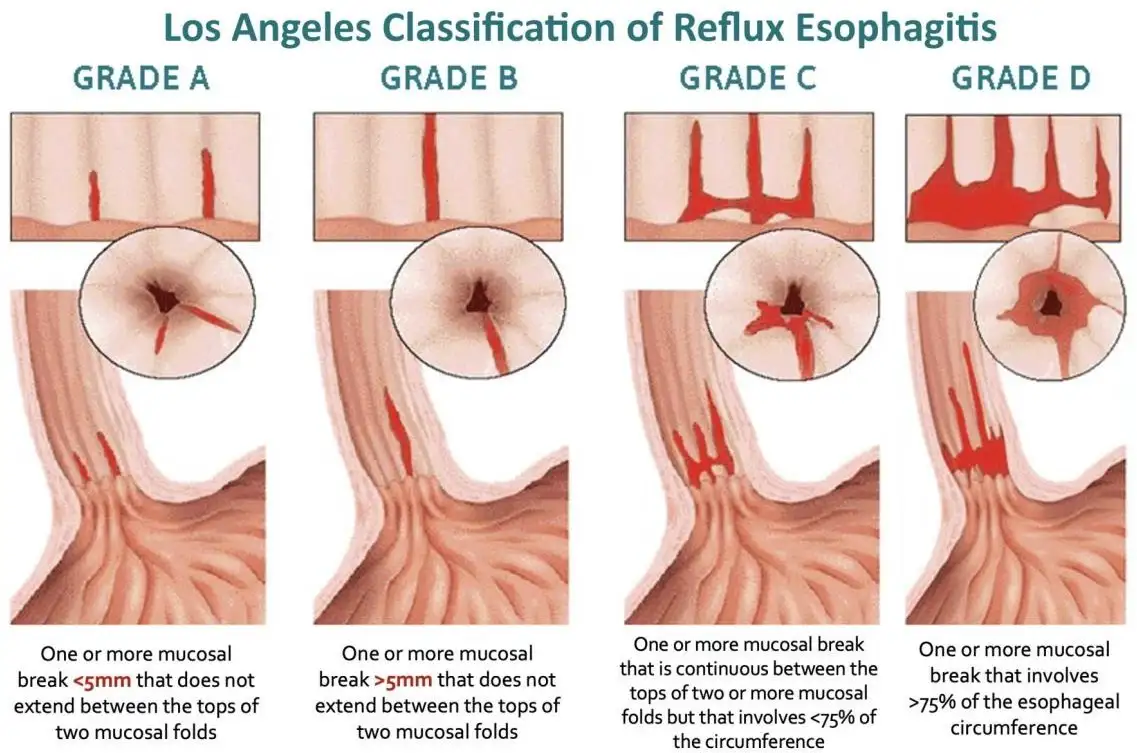
图十:反流性食管炎的不同分级。医生会特别留意这些内窥镜检查结果,并据此详细记录。这些发现有助于判断 GERD 的严重程度、选择合适治疗方式、评估治疗反应(无论是通过症状改善或重复内窥镜检查),以及进行患者教育与辅导。
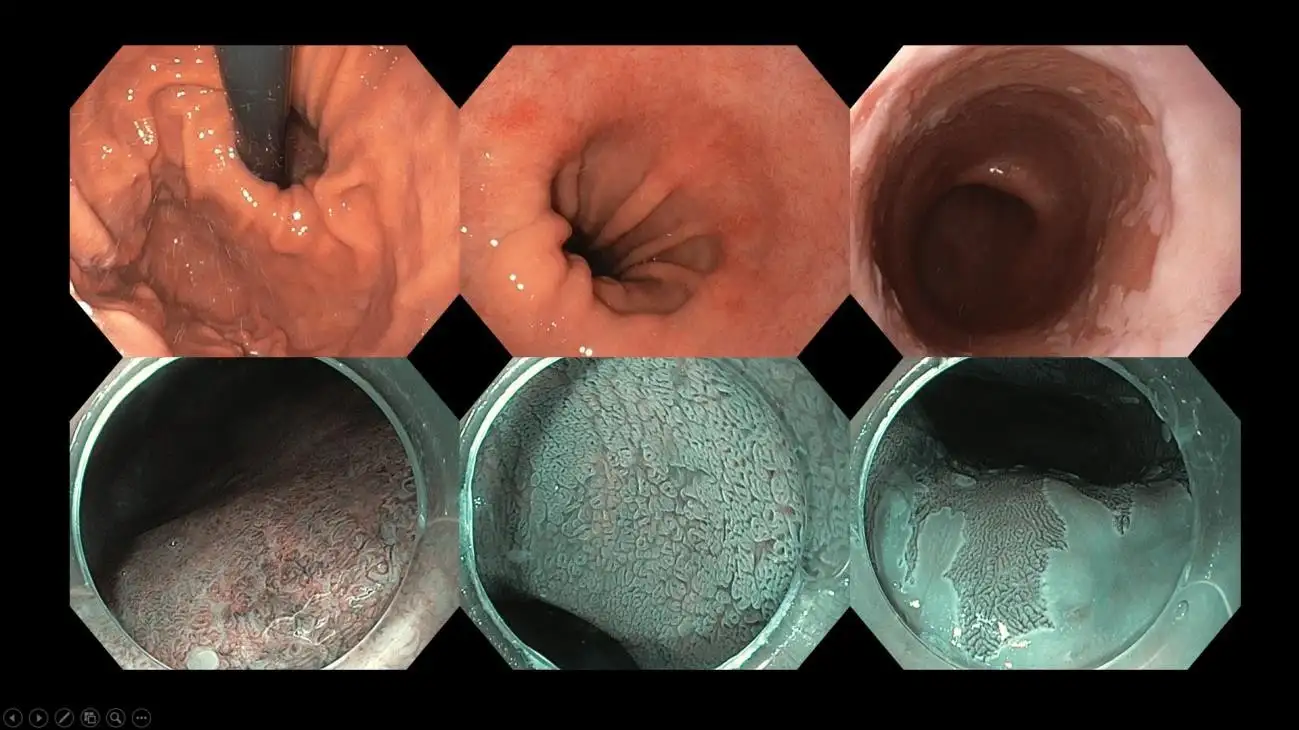
图十一:一名患有大型食管裂孔疝及巴雷特食管的患者。巴雷特食管是一种异常的食管内衬组织,预示着未来发展成食管癌的风险。在我们这类具备先进影像技术的中心,会使用影像增强内窥镜及染色内窥镜,并搭配高解析度设备,仔细评估巴雷特食管的范围,并寻找需要活检及内镜切除的可疑区域。巴雷特食管内的某些区域可能已出现早期癌变,而这些影像技术可协助内窥镜医生精准定位目标区域。
图十二:一名患有巴雷特食管的患者,在进行详细深入的影像学检查后发现存在癌前病变,目前正接受内镜切除治疗。内窥镜治疗适用于尚未侵入食管深层组织的早期癌症,可在无需额外治疗的情况下达到治愈效果。
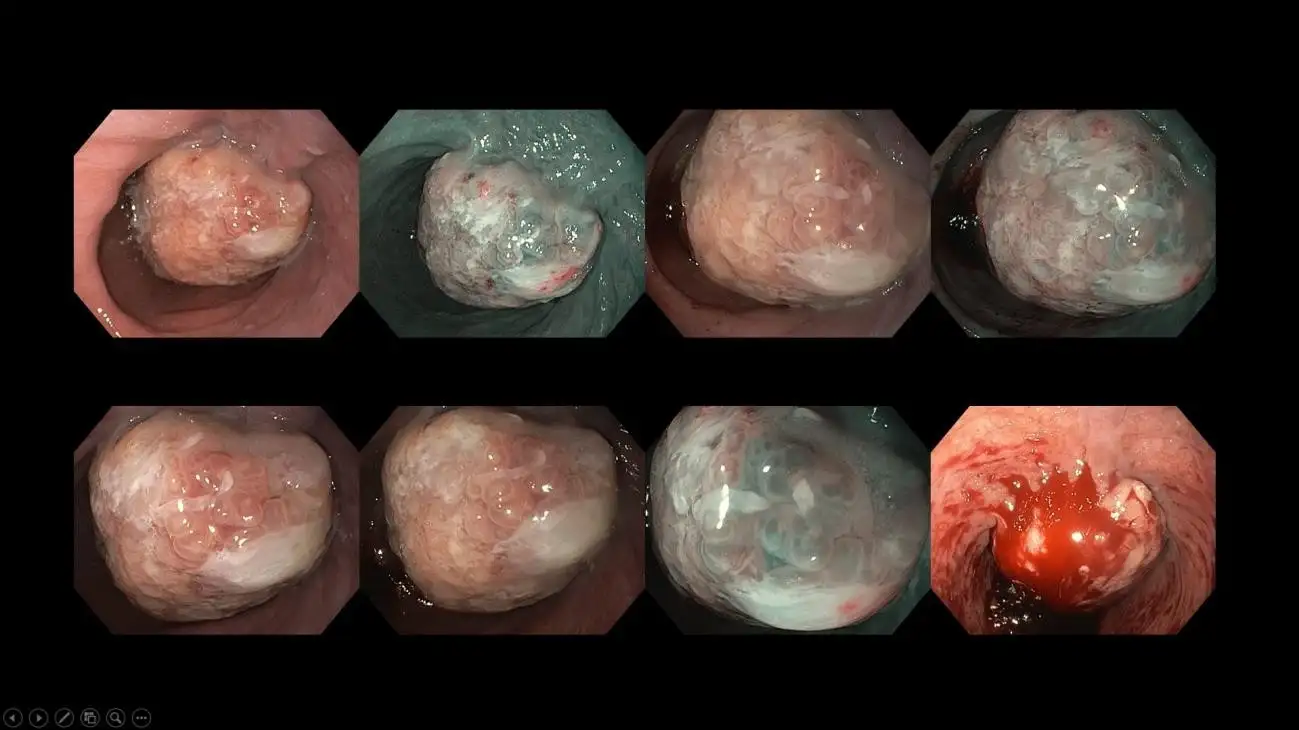
图十三:由长期胃灼热发展成的晚期食管癌病例。这类病例需要进一步进行电脑断层扫描(CT),评估是否出现转移扩散的情况,随后再由外科及肿瘤科团队共同会诊。通常,会为这些患者举行多学科团队会议,以讨论个性化的治疗方案,为他们提供最理想的治疗和结果。
针对 GERD 的进一步详细检查,包括 24 小时食管 pH 监测及阻抗检查。在检查过程中,一条细而柔软的导管会经由鼻腔置入,并置于下食管括约肌(LES)上方,以分析胃酸倒流的严重程度及发生频率。患者会在腰部或皮带上佩戴一个小型记录装置,用于储存所有监测数据。测试结束后,导管会从鼻腔移除,相关数据将被导入至一台配备专用软件的指定电脑中,以分析结果。目前也有更先进的无线设备,如 Bravo pH 检测系统,会将记录装置暂时固定在食管下端。pH 监测可更准确地诊断真正的 GERD,因为还存在其他与胃灼热相关的病症需要考虑,如非糜烂性食管反流疾病(NERD)、食管高敏感性,以及功能性胃灼热(一种肠脑互动障碍 DGBI 的表现)。
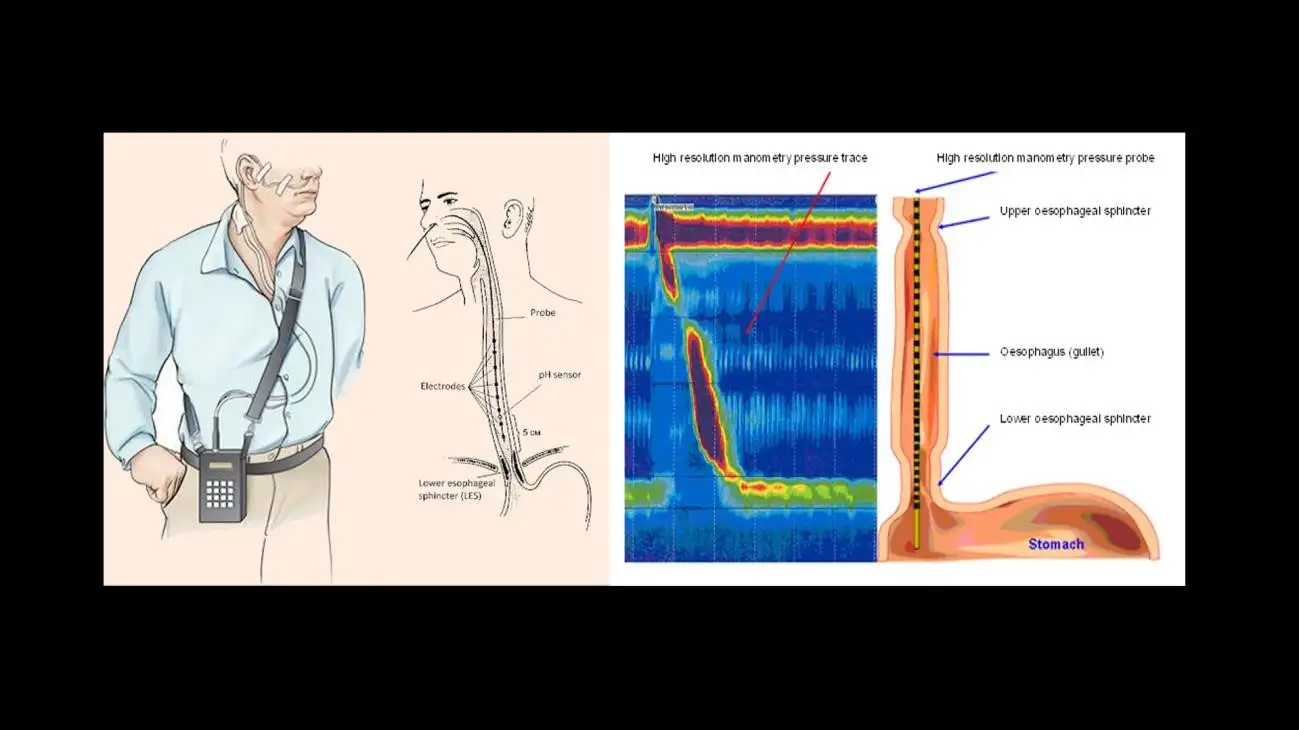
图十四: 24 小时活动式食管 pH 监测(左)及高解析度食管测压检查(右)示意图(图片来源:Srushti Gastro & Liver Clinic 及赫尔大学教学医院网站)。
在大多数情况下,在进行 pH 检查前,还会在相同环境下先进行食管高解析度测压检查,以记录食管及其括约肌的完整性、压力及蠕动情况。进行测压检查旨在排除是否合并其他食管蠕动障碍,或可能诱发胃灼热的继发性原因。pH 监测与测压检查对于确认是否为真正的 GERD 至关重要,因为不同食管疾病的治疗方式存在显著差异。当考虑为药物无效的 GERD 进行手术治疗时,这一点尤为重要。您必须确保手术的目的是针对药物无效的 GERD,而不是其他需要不同治疗方式的疾病。
较旧的 GERD 诊断方式,如钡餐吞咽检查,如今已较少使用,通常仅限于无法进行 pH 或食管测压检查的医疗机构。
胃灼热的治疗通常结合生活方式调整与药物治疗。许多患者为了方便,往往会自行使用非处方药来缓解症状。然而,更重要的是检视自身是否存在会加重胃灼热的风险因素,而不仅是单纯依赖药物。
以下是我常给予患者的非药物治疗建议:
以下为配合持续进行的生活方式与饮食调整的药物治疗选项:
有关胃灼热及 GERD 的手术治疗和较新的内窥镜治疗方式,已超出本文讨论范围,将于日后另文说明。
然而,需要强调的是,GERD 的并发症,尤其是巴雷特食管及由此发展而来的食管癌,并非像过去所认为的那般罕见。由于肥胖及相关代谢性疾病的增加,这类疾病在马来西亚正在上升。因此,若您长期出现胃灼热或持续不适,且伴随吸烟、饮酒、体重过重,或已步入中年,请不要犹豫,尽早咨询家庭医生、内科医生或肠胃科专科医生。

