
Pedih ulu hati, yang lebih dikenali dalam kalangan masyarakat sebagai GERD (penyakit refluks gastroesofagus), berlaku apabila kandungan perut, khususnya asid, mengalir semula ke dalam salur makanan. Sebelum perbincangan diteruskan, adalah penting untuk memahami beberapa istilah utama serta kedudukan anatomi bagi membantu memahami keadaan yang lazim ini.
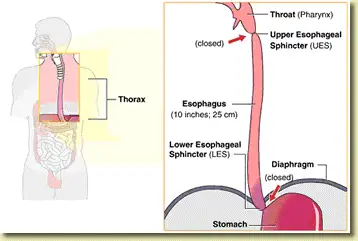
Rajah 1: Tanda aras penting esofagus, khususnya lokasi sfinkter esofagus atas (UES) dan sfinkter esofagus bawah (LES) (imej ihsan Endoscopy Center of Monroe).
Salur makanan yang menghubungkan bahagian belakang mulut ke perut dikenali sebagai esofagus. Ia merupakan tiub otot yang panjang dan berfungsi menyalurkan makanan serta cecair ke dalam perut. Perbuatan menelan adalah tindakan sedar, manakala pergerakan makanan ke dalam perut berlaku secara tidak sedar. Dua injap utama melindungi esofagus – sfinkter esofagus atas (UES), terletak di bahagian atas esofagus, dan sfinkter esofagus bawah (LES), terletak di bahagian bawah esofagus. Fokus utama kami ialah LES, kerana peranannya yang penting dalam berlakunya pedih ulu hati. Kedua-dua sfinkter ini terdiri daripada cincin otot yang membuka dan menutup pada masa tertentu bagi membenarkan kemasukan makanan serta menghalang kandungan perut daripada mengalir semula ke atas. Apabila salah satu atau kedua-dua sfinkter ini tidak berfungsi dengan baik, kandungan perut – sama ada berasid atau tidak berasid boleh mengalir ke atas dan mencetuskan gejala pedih ulu hati.
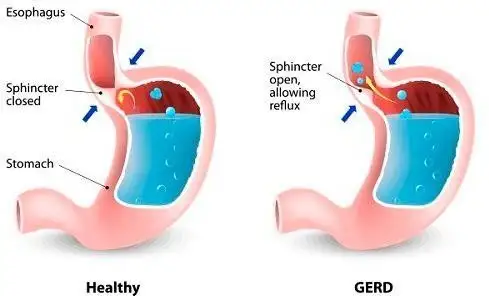
Rajah 2: Gambaran fungsi sfinkter esofagus bawah dalam menghalang kandungan perut daripada mengalir semula ke esofagus (imej ihsan Health Tips by Teleme).
Setelah memahami struktur dan fungsi esofagus, mari kita lihat sejauh mana pedih ulu hati menjejaskan populasi global. Gejala pedih ulu hati adalah perkara yang lazim, dengan kira-kira suku daripada populasi dunia mengalaminya sekurang-kurangnya sekali dalam tempoh sebulan.
Pedih ulu hati yang berlaku sekali-sekala tidak dianggap sebagai GERD, memandangkan GERD merujuk kepada keadaan dengan gejala yang kerap atau berpanjangan sehingga memerlukan rawatan ubat. Pedih ulu hati yang berlaku sekali-sekala lazimnya terjadi selepas pengambilan makanan yang berat, terutamanya makanan bergoreng atau berlemak, atau apabila seseorang berbaring sejurus selepas makan. Keadaan ini juga boleh dicetuskan oleh ubat-ubatan tertentu yang menyebabkan LES menjadi lebih relaks daripada sepatutnya. Sesetengah jenis makanan boleh mencetuskan pedih ulu hati sama ada dengan meningkatkan keasidan kandungan perut atau dengan merelakskan sfinkter esofagus.
Sebaliknya, GERD merupakan keadaan yang lebih kronik dan biasanya tidak mudah reda. Dianggarkan kira-kira satu perlima penduduk di Amerika Syarikat menghidap GERD, terutamanya disebabkan oleh faktor risiko seperti obesiti, merokok, dan pengambilan alkohol. Faktor risiko lain termasuk jantina lelaki dan usia melebihi 50 tahun. Di Malaysia, kajian tempatan melaporkan bahawa kira-kira 10% pesakit mengalami pedih ulu hati secara bulanan, manakala sekitar 6% mengalami gejala secara mingguan. Walaupun data ini diterbitkan hampir dua dekad yang lalu, prevalensnya sudah dianggap tinggi pada ketika itu. Dengan peningkatan kadar obesiti yang berterusan dalam kalangan rakyat Malaysia, serta obesiti merupakan faktor risiko utama bagi pedih ulu hati dan GERD, adalah munasabah untuk menjangkakan bahawa kadar kejadian penyakit ini akan terus meningkat dari semasa ke semasa.
Menariknya, satu kajian berasaskan komuniti mendapati bahawa faktor etnik mungkin memainkan peranan dalam prevalens pedih ulu hati, di mana masyarakat India melaporkan gejala yang lebih kerap berbanding masyarakat Cina dan Melayu. Punca sebenar perbezaan ini masih menjadi perdebatan. Walau bagaimanapun, faktor persekitaran setempat seperti norma budaya, amalan sosial, tabiat pemakanan, dan gaya hidup dipercayai menyumbang kepada perbezaan tersebut.
Gejala klasik pedih ulu hati lazimnya bermula dengan rasa panas atau pedih di bahagian atas abdomen, yang dikenali sebagai epigastrium. Rasa pedih ini kemudiannya boleh merebak ke bahagian tengah dada, di mana pesakit mungkin menggambarkan rasa dada ketat, sakit dada, serta rasa sukar untuk menarik nafas dalam-dalam.
Selain itu, gejala lain yang boleh berlaku termasuk peningkatan pengeluaran air liur (dikenali sebagai water brash), rasa masam di bahagian belakang tekak (acid brash), tekak kering, iritasi tekak, sakit tekak, batuk berpanjangan, dan nafas berbau (halitosis). Gejala pedih ulu hati sering berlaku selepas pengambilan makanan yang berat, terutamanya yang tinggi kandungan lemak dan protein, dan akan menjadi lebih teruk apabila seseorang berbaring sejurus selepas makan. Perut yang terlalu penuh memudahkan kandungannya mengalir semula ke esofagus, sekali gus memburukkan lagi gejala GERD. Oleh itu, antara nasihat lazim untuk mengurangkan pedih ulu hati termasuk mengambil makanan dalam kuantiti kecil tetapi kerap, mengelakkan makan sekurang-kurangnya empat jam sebelum tidur, meninggikan bahagian kepala semasa tidur, serta berbaring mengiring ke kiri bagi membolehkan graviti membantu menjauhkan kandungan perut daripada LES.
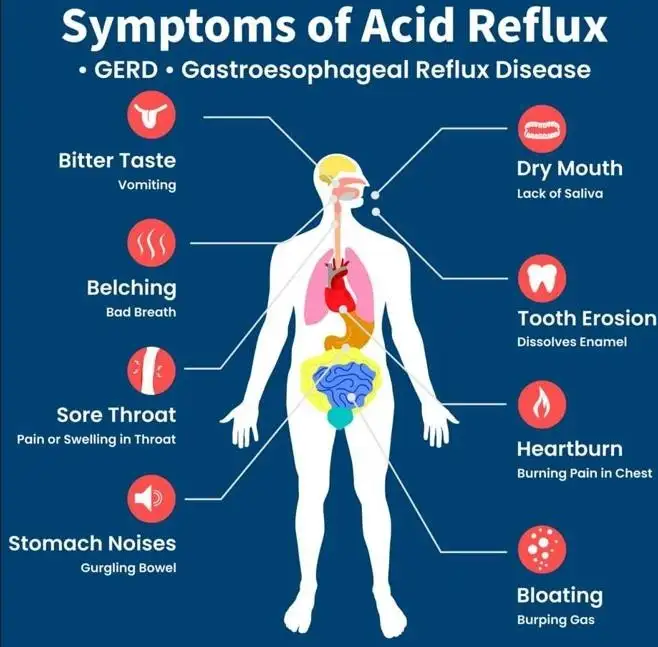
Rajah 3: Ilustrasi kartun yang menunjukkan gejala dan tanda pedih ulu hati (imej ihsan Australia Wide First Aid)
Pedih ulu hati yang teruk dan berpanjangan juga boleh menyumbang kepada karies gigi, masalah sinus, dan bahkan jangkitan telinga tengah (otitis media). Sesetengah pesakit mungkin mengalami rasa seperti ada benjolan atau ketat di tekak yang sukar dihilangkan walaupun dengan batuk atau usaha mengeluarkan kahak. Keadaan ini dikenali sebagai globus pharyngeus, atau ringkasnya globus, dan dipercayai berpunca daripada ketegangan otot di sekitar tekak.
Pedih ulu hati juga sering dikaitkan dengan keadaan yang dikenali sebagai dispepsia fungsional, di mana pesakit mengalami cepat rasa kenyang atau rasa penuh terlalu awal semasa makan. Pesakit juga mungkin mengadu kerap sendawa, perut kembung, ketidakselesaan abdomen, serta rasa berat di dada dan perut. Dispepsia fungsional dalam kumpulan pesakit ini berpunca daripada kegagalan otot perut untuk relaks dan menampung kemasukan makanan, sekali gus meningkatkan kecenderungan kepada refluks asid. Loya dan muntah jarang berlaku dalam kes pedih ulu hati dan dispepsia fungsional, dan sekiranya hadir, ia selalunya menandakan masalah lain.
Adalah penting untuk diberi perhatian bahawa sesetengah gejala memerlukan rawatan perubatan segera dalam kes pedih ulu hati. Gejala ini dianggap sebagai tanda amaran, termasuk kesukaran atau kesakitan ketika menelan (disfagia dan odinofagia), penurunan berat badan dan selera makan, muntah darah, serta kehadiran darah dalam najis. Sekiranya anda mengalami mana-mana gejala ini, segeralah mendapatkan nasihat perubatan. Kesihatan dan kesejahteraan anda adalah keutamaan kami, dan kami sedia membantu anda melalui cabaran ini.


Rajah 4: Minuman berkafein, sesetengah jenis teh, alkohol, coklat dan produk koko boleh mencetuskan gejala pedih ulu hati. Perhatian juga perlu diberikan kepada bahan tambahan dalam minuman yang kelihatan tidak berbahaya, kerana sesetengah sebatian masih boleh meningkatkan penghasilan asid, mengiritasi lapisan esofagus, serta merelakskan sfinkter esofagus bawah (LES).
Kebanyakan pesakit yang mengalami pedih ulu hati berterusan lazimnya menyedari makanan tertentu yang mencetuskan gejala, dan akan berusaha untuk mengurangkan atau mengelakkannya dalam diet harian. Antara makanan dan minuman yang sering dikaitkan dengan pedih ulu hati termasuk kopi dan sesetengah teh berkafein, coklat, alkohol, produk koko, minuman berkarbonat, tomato, makanan berlemak atau pedas, serta buah-buahan sitrus seperti oren, nanas, limau mandarin, tangerin, limau nipis, lemon, belimbing, dan limau gedang. Kafein merupakan bahan yang diketahui boleh mencetuskan pedih ulu hati dengan merelakskan LES serta merangsang penghasilan asid perut. Selain itu, kopi secara semula jadi bersifat berasid dan boleh mengiritasi lapisan esofagus, yang lazimnya berada dalam persekitaran beralkali.
Teh berasaskan pudina, seperti spearmint dan peppermint, juga bertindak melalui mekanisme yang sama dengan merelakskan sfinkter esofagus bawah (LES), sekali gus meningkatkan kemungkinan berlakunya refluks asid. Dalam sesetengah keadaan, punca gejala mungkin bukan disebabkan oleh teh itu sendiri, memandangkan terdapat banyak pilihan teh yang kurang berasid – sebaliknya berpunca daripada bahan tambahan seperti hirisan lemon, perisa pudina, atau ketulan gula yang ditambah. Panduan pemakanan yang mengenal pasti pencetus pedih ulu hati dapat membantu pesakit membuat pilihan yang lebih bermaklumat dalam diet harian mereka. Walau bagaimanapun, sesetengah individu mungkin lebih sensitif terhadap makanan lain yang tidak disenaraikan di sini.

Rajah 5: Mengelakkan buah-buahan sitrus dan berasid, serta makanan pedas, berlemak, dan berminyak boleh membantu mengurangkan dan mencegah gejala pedih ulu hati. Bagi pesakit GERD, pengelakan diet sedemikian juga boleh mengurangkan episod gejala berulang.
Selain jenis makanan, kaedah memasak juga perlu diberi perhatian. Tanpa mengira etnik, masyarakat Malaysia secara amnya menggemari makanan pedas dan berlemak. Hidangan bergoreng, digoreng berulang kali, rendang, kari, atau masakan yang menggunakan bawang dan bawang putih dalam jumlah yang banyak boleh mencetuskan serangan pedih ulu hati. Selain bersifat berasid (seperti bawang dan bawang putih), makanan berminyak dan berlemak juga mengambil masa lebih lama untuk dihadam. Diet yang tinggi kandungan fermentable oligosaccharides, disaccharides, monosaccharides, and polyols (ringkasnya diet FODMAP) merupakan satu lagi kumpulan sebatian makanan yang sukar diserap dalam usus kecil, sekali gus menyebabkan penapaian dan pembentukan gas.
Akibatnya, pesakit boleh mengalami kembung perut dan rasa berangin, yang kadangkala membawa kepada distensi abdomen dan meningkatkan kekerapan serta keterukan pedih ulu hati. Contoh makanan tinggi FODMAP termasuk bawang dan bawang putih. Namun begitu, diet FODMAP tidak disarankan untuk diamalkan sepenuhnya tanpa nasihat doktor, kerana ia bukan sebahagian daripada pengurusan standard pedih ulu hati dan GERD.
Selain faktor pemakanan, amalan gaya hidup tertentu turut menyumbang kepada pedih ulu hati, justeru pesakit dinasihatkan untuk menurunkan berat badan, menghentikan tabiat merokok, dan menghadkan pengambilan alkohol.
Era kehidupan moden, termasuk kemajuan dalam nanoteknologi, kecerdasan buatan, dan dalam masa terdekat, peningkatan penggunaan robotik bantuan, telah menjadikan kehidupan seharian jauh lebih mudah. Dengan hanya menekan butang atau mengalih suis, pelbagai urusan dapat diselesaikan dalam masa yang singkat. Digabungkan dengan ketersediaan makanan terproses yang meluas sehingga mendorong kurangnya aktiviti fizikal dan pengambilan nutrien berlebihan, tidak menghairankan bahawa dunia kini berdepan dengan pandemik obesiti. Kehidupan seharian kini menjadi semakin mudah!
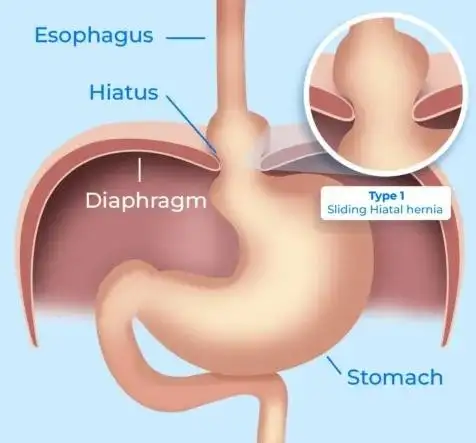
Rajah 6: Otot diafragma memainkan peranan penting dalam mekanisme LES. Diafragma yang lemah meningkatkan risiko pembentukan hernia hiatus. Ilustrasi ini menunjukkan bahagian atas perut yang bergolek masuk ke dalam rongga dada, melepasi diafragma. (imej ihsan laman web Dr Gabriel Arevalo, MD).
Berat badan berlebihan atau obesiti meningkatkan ukur lilit abdomen dan tekanan intraabdomen, seterusnya mengehadkan keupayaan perut untuk mengembang dan berpotensi menurunkan ambang aliran balik kandungan berasid ke dalam esofagus. Apabila kandungan perut tidak dapat bergerak ke hadapan, ia akan mengalir semula mengikut laluan rintangan paling rendah. Dalam keadaan ini, LES menjadi semakin lemah akibat tekanan abdomen yang meningkat, lalu membenarkan bahagian atas perut bergerak ke atas memasuki rongga dada, melepasi diafragma (otot yang memisahkan dada dan abdomen serta memainkan peranan penting dalam mekanisme LES), dan seterusnya membentuk hernia hiatus. Fungsi penghalang yang dibentuk oleh LES kini telah terjejas. Bahagian atas perut yang mengandungi sel penghasil asid (sel parietal) akan mendedahkan bahagian bawah esofagus kepada asid secara berterusan, sekali gus meningkatkan risiko, keterukan, dan kemungkinan komplikasi pedih ulu hati serta GERD.

Rajah 7: Kesan merokok dan pengambilan alkohol adalah signifikan dalam memburukkan gejala pedih ulu hati, mencetuskan GERD, serta meningkatkan risiko komplikasi berkaitan GERD seperti esofagitis, esofagus Barrett, dan kanser esofagus. (imej ihsan laman web City of Hope).
Merokok meningkatkan risiko pedih ulu hati dengan merelakskan LES, merangsang penghasilan asid perut, serta mengurangkan pengeluaran air liur, yang penting dalam meneutralkan asid perut. Bersama-sama UES dan LES, air liur merupakan mekanisme pertahanan semula jadi terhadap refluks asid. Merokok boleh merosakkan kelenjar air liur, manakala nikotin meningkatkan kelikatan air liur, seterusnya mengurangkan aliran air liur yang mencukupi. Apabila ini berlaku, pengeluaran air liur yang berkurangan dan
kelikatannya yang meningkat tidak lagi dapat berfungsi secara optimum untuk membantu menyingkirkan asid yang mengalir semula melalui proses menelan.
Pengambilan alkohol juga boleh mencetuskan gejala berkaitan pedih ulu hati, hampir sama seperti kesan merokok. Menariknya, terdapat juga mekanisme tidak langsung yang boleh memburukkan keadaan apabila alkohol diambil secara berlebihan. Selalunya, alkohol tidak diambil secara bersendirian, sebaliknya bersama snek atau makanan bergoreng dan berminyak bagi melambatkan pengosongan perut, sekali gus memperlahankan penyerapan alkohol dan kesan mabuk. Selain itu, minuman koktel atau campuran popular sering mengandungi minuman berkarbonat dan gula, yang telah diketahui sebagai pencetus pedih ulu hati.
Oleh kerana pemakanan dan gaya hidup mempengaruhi pedih ulu hati dan GERD, adalah penting untuk mendidik pesakit bahawa perubahan yang perlahan tetapi berterusan, seperti penurunan berat badan melalui aktiviti fizikal, pengubahsuaian diet, berhenti merokok, dan mengelakkan pengambilan alkohol, boleh memberikan manfaat yang besar.
Pemeriksaan berkaitan GERD lazimnya melibatkan endoskopi saluran gastrousus atas, atau ringkasnya endoskopi, bagi mengenal pasti hernia hiatus yang berkaitan serta komplikasi seperti keradangan esofagus, esofagus Barrett, dan kanser pada peringkat awal atau lanjut.
Endoskopi juga boleh membantu mengesan masalah lain yang berlaku serentak, seperti jangkitan Helicobacter pylori, ulser gastrik dan duodenum, serta kanser perut.
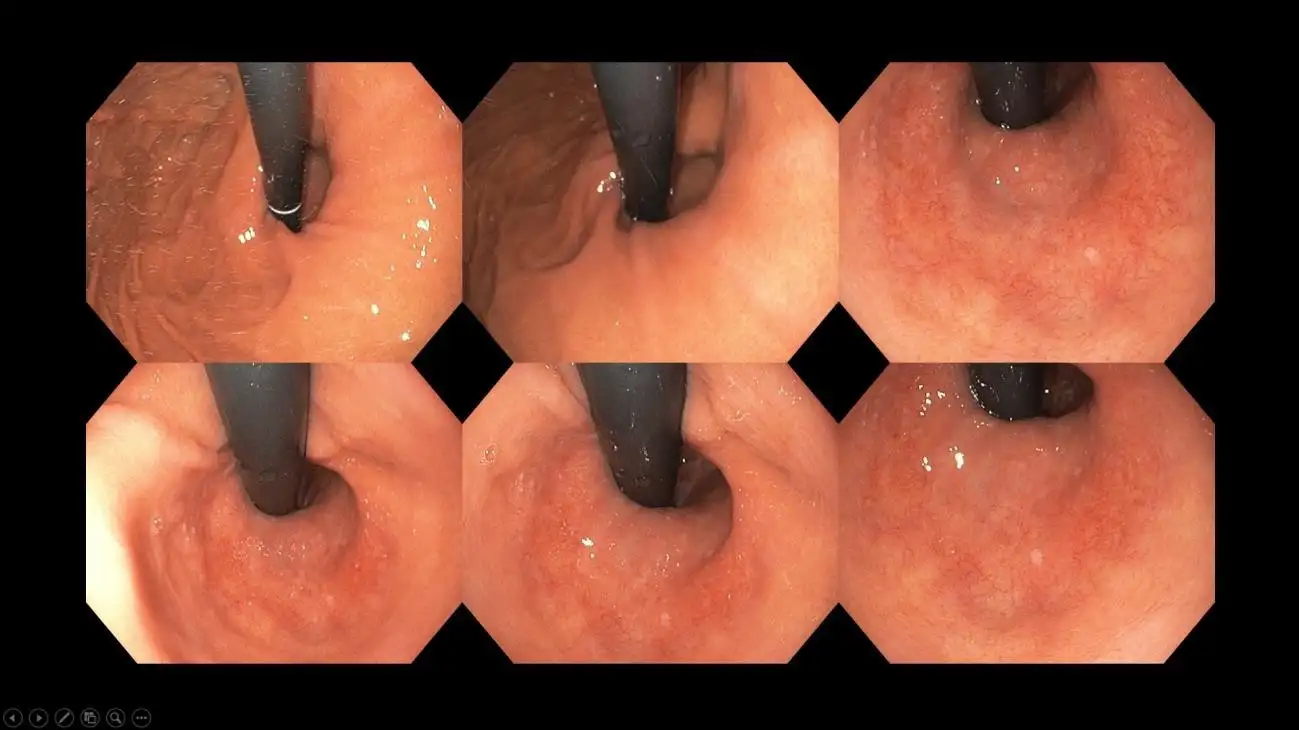
Rajah 8: Gambaran hernia hiatus. Perhatikan ruang bukaan yang besar di sekeliling tiub hitam (endoskop). LES yang berfungsi dengan baik sepatutnya memeluk endoskop dengan rapat, meninggalkan sedikit atau tiada ruang di sekelilingnya.
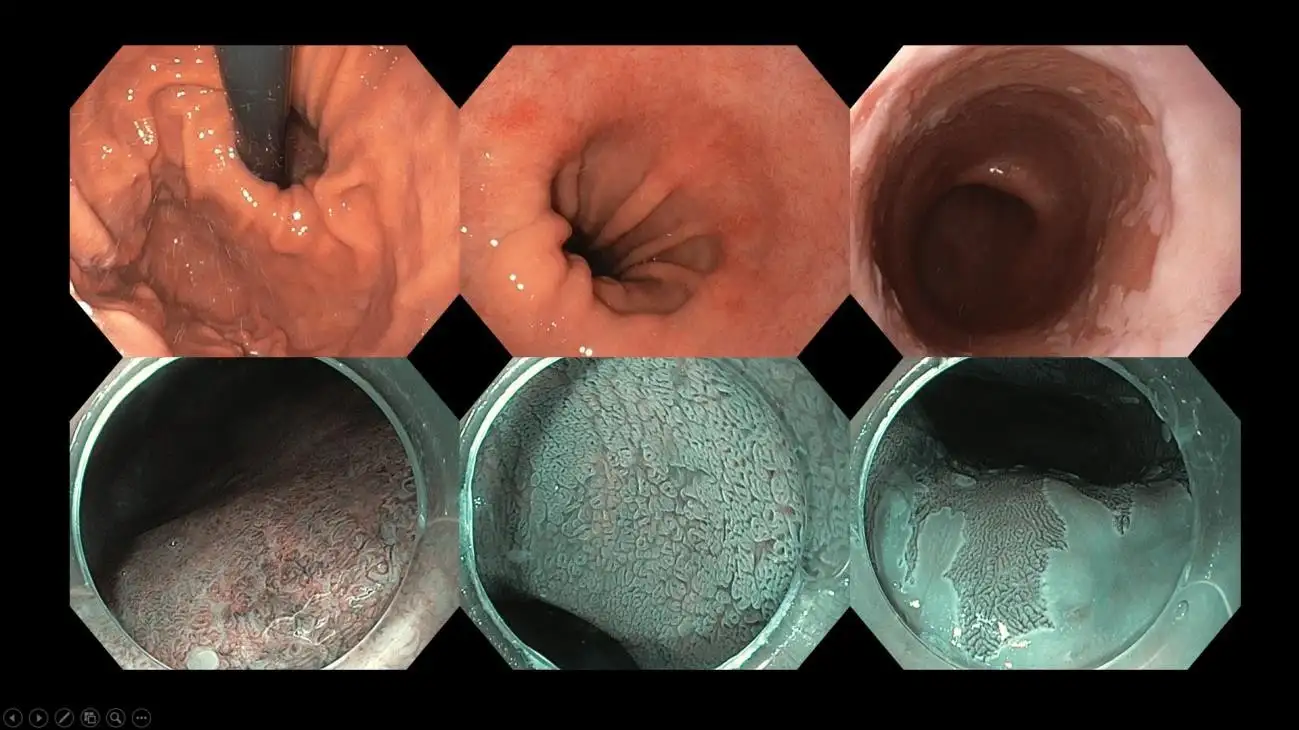
Rajah 9: Ulser keradangan di bahagian bawah esofagus akibat pedih ulu hati kronik. Keadaan ini dikenali sebagai esofagitis refluks dan dikelaskan berdasarkan panjang ulser serta penglibatan lilitan esofagus bagi membantu pemilihan rawatan penekan asid yang sesuai.
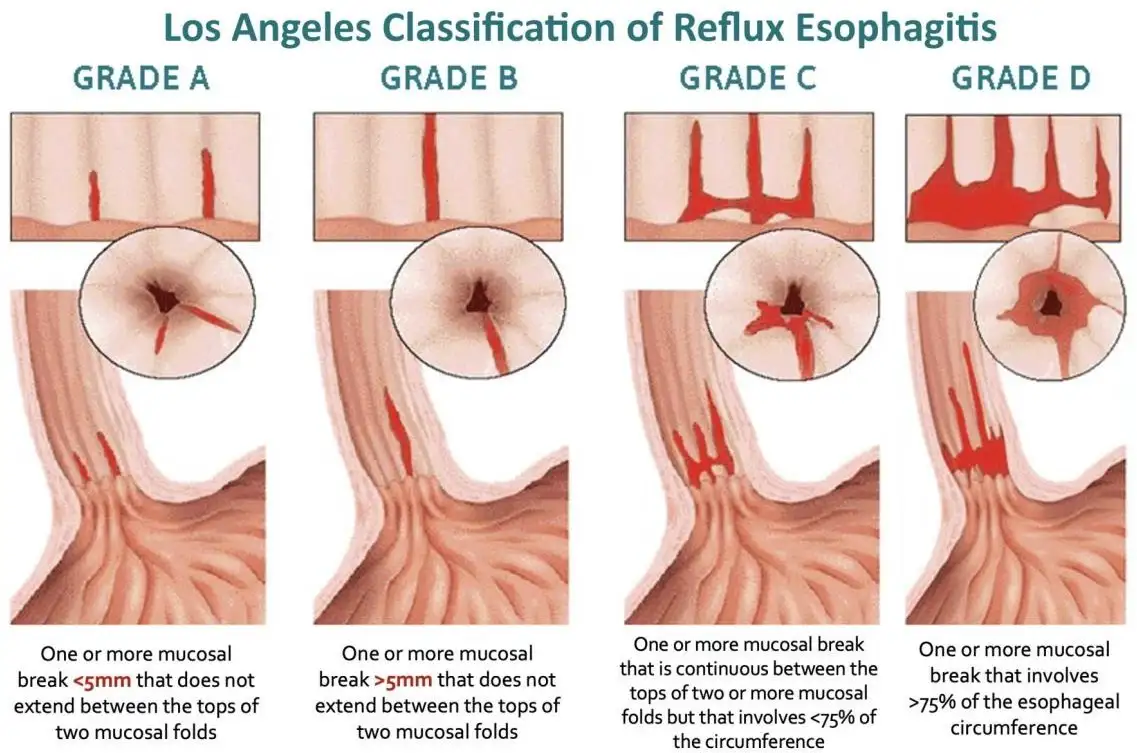
Rajah 10: Pelbagai tahap esofagitis refluks. Pakar perubatan memberi perhatian khusus terhadap dapatan endoskopi ini dan melaporkannya secara terperinci. Dapatan ini membantu dalam memahami tahap keterukan GERD, pemilihan rawatan, penilaian tindak balas terhadap rawatan (sama ada melalui pemantauan gejala atau pengulangan endoskopi), serta kaunseling pesakit.
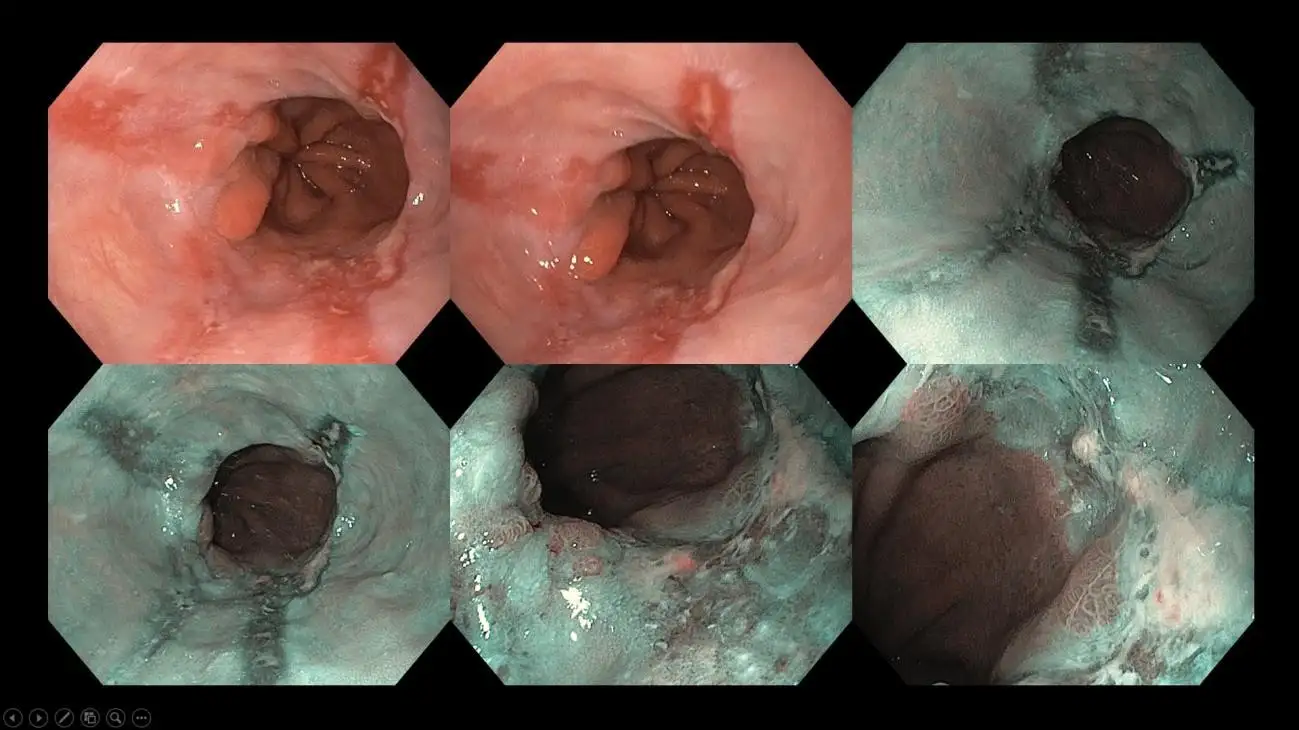
Rajah 11: Pesakit dengan hernia hiatus besar dan esofagus Barrett, iaitu lapisan khas pada esofagus yang menandakan risiko peningkatan untuk berkembang menjadi kanser esofagus. Di pusat pengimejan lanjutan seperti kami, endoskopi dipertingkatkan imej dan kromoendoskopi berasaskan pewarna menggunakan endoskop resolusi tinggi digunakan bagi memetakan keluasan esofagus Barrett dan mengenal pasti kawasan mencurigakan yang memerlukan biopsi atau, dalam sesetengah kes, penyingkiran endoskopik. Sesetengah kawasan lapisan Barrett mungkin mengandungi perubahan kanser awal, dan teknik pengimejan ini membantu pakar endoskopi menyasarkan kawasan tersebut dengan lebih tepat.
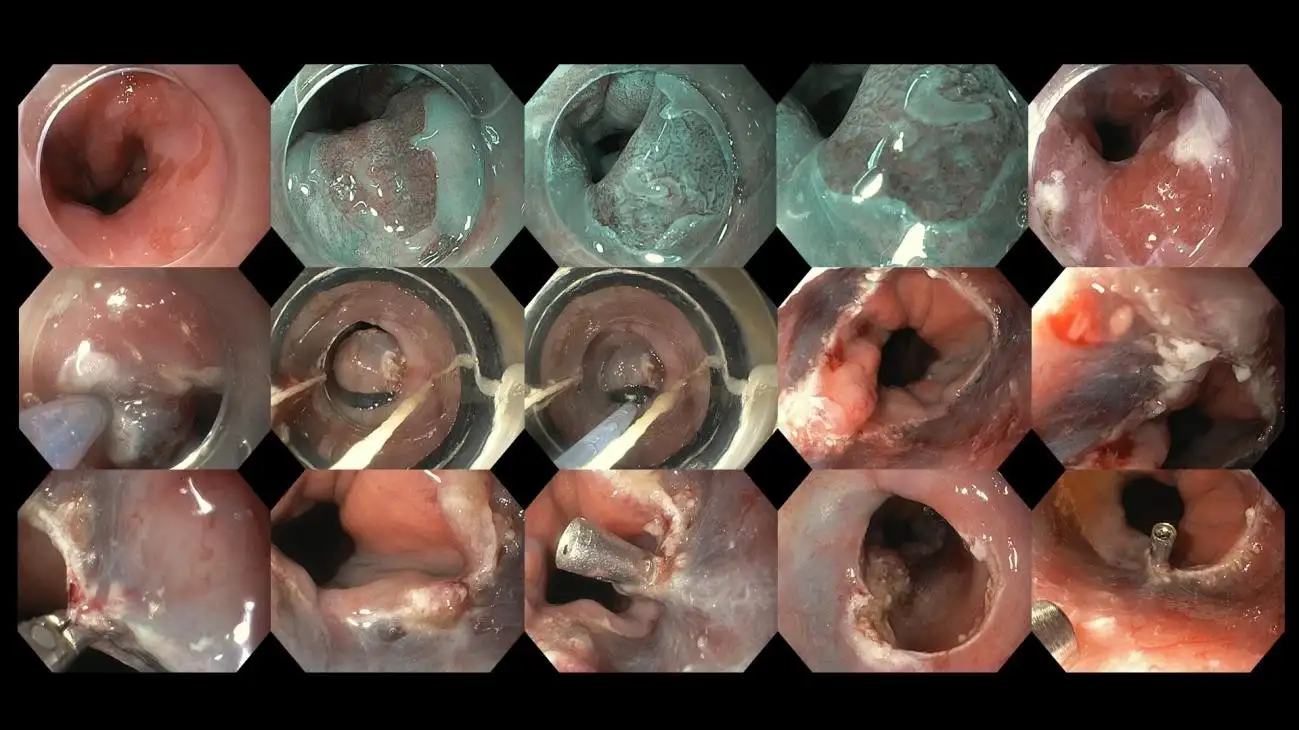
Rajah 12: Kes pesakit dengan esofagus Barrett yang didapati mempunyai perubahan pra-kanser semasa penilaian pengimejan lanjutan dan sedang menjalani reseksi atau eksisi endoskopik. Terapi endoskopik berkesan untuk kanser peringkat awal yang belum menembusi lapisan esofagus yang lebih dalam, kerana ia boleh menawarkan rawatan tanpa memerlukan rawatan tambahan.
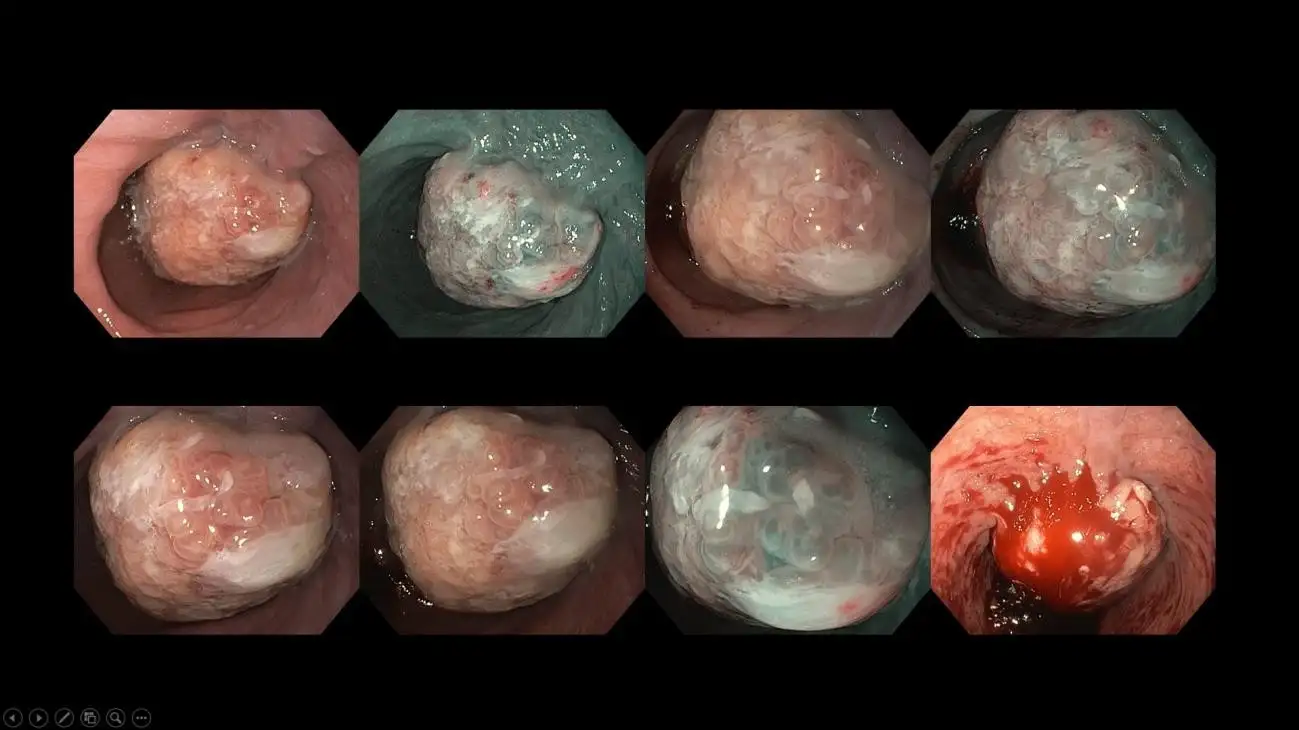
Rajah 13: Kes kanser esofagus peringkat lanjut yang berkaitan dengan sejarah gejala pedih ulu hati kronik. Kes seperti ini memerlukan imbasan CT seterusnya untuk menilai penyebaran metastatik, diikuti dengan rundingan pembedahan dan onkologi. Lazimnya, perbincangan oleh pasukan multidisiplin akan diadakan bagi merangka pelan rawatan yang disesuaikan untuk mencapai hasil rawatan yang optimum.
Bagi penilaian yang lebih terperinci terhadap GERD, pemantauan pH esofagus selama 24 jam dan kajian impedans boleh dilakukan. Dalam prosedur ini, satu tiub nipis dan fleksibel dimasukkan melalui hidung dan diletakkan di atas sfinkter esofagus bawah (LES) bagi menganalisis kekerapan dan keterukan episod refluks. Pesakit akan memakai peranti kecil pada tali pinggang atau pinggang, yang menyimpan semua data yang direkodkan. Selepas ujian selesai, tiub dikeluarkan dan data dimuat naik ke dalam komputer khas menggunakan perisian tertentu untuk tafsiran keputusan. Peranti tanpa wayar yang lebih moden, seperti peranti ujian pH Bravo, juga tersedia, di mana perakam dilekatkan sementara pada bahagian bawah esofagus. Pemantauan pH memberikan kaedah yang lebih tepat untuk mendiagnosis GERD sebenar, memandangkan terdapat beberapa variasi gangguan berkaitan pedih ulu hati yang lain, seperti penyakit refluks tidak erosif (NERD), hipersensitiviti esofagus, dan pedih ulu hati fungsional, iaitu salah satu varian gangguan interaksi usus–otak (DGBI).
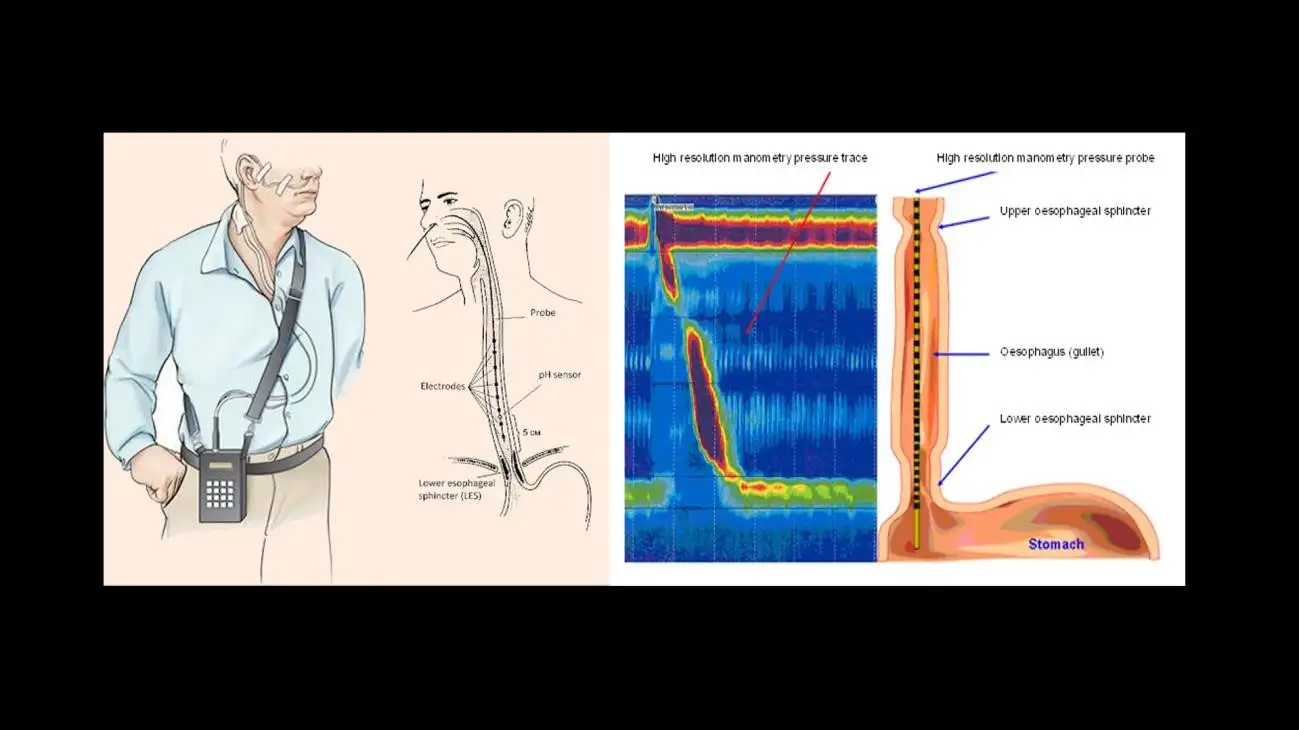
Rajah 14: Ilustrasi pemantauan pH esofagus ambulatori 24 jam (kiri) dan manometri esofagus resolusi tinggi (kanan) (imej ihsan Srushti Gastro & Liver Clinic serta Hull University Teaching Hospitals).
Dalam kebanyakan kes, manometri esofagus resolusi tinggi juga akan dilakukan dalam suasana yang sama sebelum kajian pH, bagi merekodkan keutuhan, tekanan, dan pergerakan esofagus serta sfinkternya. Ujian manometri bertujuan untuk menolak kewujudan gangguan motiliti esofagus atau punca sekunder lain yang boleh mencetuskan pedih ulu hati. Kedua-dua ujian pH dan manometri adalah penting bagi mengesahkan diagnosis GERD sebenar, berbanding gangguan esofagus lain, kerana pendekatan rawatan adalah berbeza. Perkara ini menjadi lebih penting apabila pembedahan dipertimbangkan bagi GERD refraktori. Ini bagi memastikan bahawa pembedahan dilakukan khusus untuk GERD yang refraktori terhadap rawatan ubat, dan bukan disebabkan oleh keadaan lain yang memerlukan rawatan berbeza.
Kaedah lama untuk mendiagnosis GERD, seperti kajian telan barium, kini jarang digunakan dan biasanya terhad kepada pusat perubatan yang tidak mempunyai akses kepada kajian pH dan manometri.
Pengurusan pedih ulu hati merangkumi gabungan pengubahsuaian gaya hidup dan rawatan ubat-ubatan. Dalam kebanyakan situasi, pesakit lebih cenderung bergantung kepada ubat tanpa preskripsi bagi melegakan serangan pedih ulu hati atas faktor kemudahan dan gaya hidup yang sibuk. Namun, adalah wajar untuk berhenti seketika dan menilai semula faktor risiko yang bertindih yang mungkin memburukkan keadaan, berbanding hanya bergantung kepada ubat-ubatan semata-mata.
Berikut ialah ringkasan pengurusan bukan farmakologi yang lazimnya disarankan kepada pesakit:
Berikut pula ialah pilihan pengurusan farmakologi untuk menyokong perubahan gaya hidup dan pemakanan yang berterusan.
Pengurusan pembedahan dan rawatan endoskopik yang lebih baharu bagi pedih ulu hati dan GERD adalah di luar skop perbincangan ini dan akan dibincangkan dalam artikel berasingan pada masa hadapan.
Walau bagaimanapun, adalah penting untuk diketahui bahawa komplikasi GERD, khususnya esofagus Barrett dan kanser esofagus yang berpunca daripada tisu esofagus khusus ini, tidaklah sejarang yang disangka. Spektrum penyakit ini semakin meningkat di Malaysia, sejajar dengan peningkatan obesiti dan gangguan metabolik berkaitan. Oleh itu, sekiranya anda mengalami gejala pedih ulu hati yang berpanjangan, ketidakselesaan yang tidak reda, mempunyai faktor risiko seperti merokok, pengambilan alkohol, berat badan berlebihan, atau berada dalam dekad kelima kehidupan, jangan berlengah untuk mendapatkan rundingan dengan pengamal perubatan am, pakar perubatan, atau pakar gastroenterologi.

